大腸癌について
近年大腸癌は食生活の欧米化とともに増加の一途をたどり、がん死亡数では肺癌に次いで2番目であり、女性では第1位、男性では肺がんについで第 2位となっています。
また、罹患率は女性では乳がん、大腸がんの順、男性では前立腺がん、大腸がんの順で多く、男女通じて最もかかりやすいがんと言えます。
大腸がんは他のがんに比べて比較的治療成績が良好で、5年生存率は72%(がん診療連携拠点病院がん登録集計より)とされています。大腸は結腸(盲腸、上行結腸、横行結腸、下行結腸、s状結腸)と直腸に分類されていますが、結腸がん66%、直腸がん34%の割合でみられます。
症状
早期の段階では自覚症状はほとんどありませんが、進行すると症状がでることが多くなります。代表的な症状として、便に血が混じったり、便の表面に血が付着することがあります。
また、慢性的に出血して貧血症状がでたり、腸が狭くなって便秘と下痢、便が細くなる、おなかが張るなどの症状がみられることがあります。さらに進行すると腸閉塞になって腹痛、嘔吐がでることもあります。
便に血が混じったり、血がついたりする症状は、痔の症状でも見られるため放置されやすいですが、がんを見逃さないために、症状があった場合には早めに医療機関に相談された方が良いでしょう。
検査
-
直腸指診
医師が指を肛門から直腸内に挿入して、直腸内にしこりなどの異常がないかどうかを指の感触で調べる検査です。 - 便潜血検査
便に血が混じっているかどうかを調べる検査で、検診でも行われます。便潜血陽性の場合には精密検査を行います。 - 大腸内視鏡検査
内視鏡を肛門から挿入して、直腸から盲腸までの大腸全体をモニターに映し出して詳しく検査します。異常があれば、病変の一部を採取して病理診断を行い、がんの有無を確認します。 - 注腸造影検査
肛門から造影剤と空気を注入して、X線写真を撮影する検査です。この検査でがんの正確な位置や大きさ、腸の狭さの程度などがわかります。 - CT検査・MRI検査
CTはX線を使用し、MRI検査は磁気を使用して、体の内部を描き出す検査です。がんの進行の程度(周囲の臓器への広がりや他臓器への転移)を調べることができます。
進行度(病期・ステージ)
大腸がんは、粘膜に発生し、大腸の壁の中を徐々に深く進みます。がんが大腸の壁のどの深さまで広がっているかを示す言葉が深達度です。深達度は、アルファベットの大文字「T」に数字とアルファベットの小文字をつけて表示します。Tis〜T4bに分類され、数字が大きくなるほど、大腸がんが深く広がっています。がんの深さが粘膜下層までにとどまるものを「早期がん」、粘膜下層より深いものを「進行がん」といいます。
がんの進行の程度は、「ステージ(病期)」として分類します。ステージは、ローマ数字を使って表記することが一般的で、Ⅰ期・Ⅱ期・Ⅲ期・Ⅳ期と進むにつれて、より進行したがんであることを示しています。なお、大腸がんではステージのことを進行度ということもあります。
大腸がんのステージは0期〜Ⅳ期まであり、深達度、リンパ節転移・遠隔転移の有無によって決まります。
治療
治療には内視鏡治療、外科手術、化学療法(免疫療法)、放射線療法がありますが、がんの進行程度(ステージを)やがんの性質、体の状態にもとづいて決定されます。大腸がんは粘膜内から発生して、より深い層に広がっていきます。粘膜内にとどまっているがんは、がんの部分だけ切り取る内視鏡切除で完治します。それ以上広がったがんは、リンパ節転移の可能性があるため、周囲のリンパ節を一緒に取り除く外科手術が必要です。
内視鏡治療
内視鏡を使って、大腸の内側から病変を切除する方法です。リンパ節転移がほとんどなく、技術的に可能な大きさ、部位にあるものが対象になります。内視鏡治療には内視鏡的ポリープ切除術(ポリペクトミー)と内視鏡的粘膜切除術(EMR)と内視鏡的粘膜下層剥離術(ESD)があり、病変の部位、大きさ、形、広がりによって治療法を選択します。手術と比べると、体に対する負担が少なく、がんの切除後も胃が残るため、食生活への影響が少ないという利点があります。
- 内視鏡的ポリープ切除術(ポリペクトミー)
茎のある病変に対して行われ、スネアと呼ばれる針金を、茎の部分にかけて高周波電流で切除する方法です。 - 内視鏡的粘膜切除術(EMR)
茎がなく、隆起がなだらかな病変に対して行われます。病巣粘膜の下に生理食塩水を注入して病変の粘膜を浮き上がらせ、スネアにて粘膜を焼き切る方法です。 - 内視鏡的粘膜下層剥離術(ESD)
EMRが困難な病変に対して行われる治療法です。病変を浮き上がらせるために、粘膜下層に生理食塩水やヒアルロン酸ナトリウムなどを注入してから、病変の周りを高周波ナイフで徐々に切開して剥ぎ取る方法です。EMRに比べると治療時間も長くなり、出血や穿孔のリスクも少し高くなります。
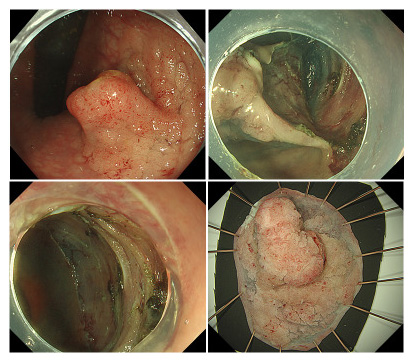
早期大腸癌に対する粘膜下層剥離術(ESD)
外科手術
- 結腸がんの手術
結腸がんの手術では、がん病巣と周囲のリンパ節を同時に切除するために、がんの部位から10cmほど離れた腸管を切除し、断端をつなぎ合わせます。がんの存在部位により、回盲部切除術、右半結腸切除術、横行結腸切除術、左半結腸切除術、S状結腸切除術などの方法があります。がんを切除できない場合には、便の迂回路をつくるバイパス術やお腹に人工肛門(ストマ)をつくる手術を行うことがあります。 - 直腸がんの手術
直腸は骨盤内の深いところに存在し、周囲に前立腺、膀胱、子宮、卵巣があり、出口は肛門に繋がっているため、結腸癌と手術方法が異なります。直腸前方切除術、直腸切断術、括約筋間直腸切除術などがあり、がんの部位や進行程度により選択されます。直腸前方切除術はお腹側から切開して、病巣のある腸管を切除し、腸と腸をつなぎ合わせる方法です。つなぎ合わせる部位が腹膜反転部の上か下かによって高位前方切除術と低位前方切除術に分けられます。低位前方切除術では一時的に人口肛門(ストマ)をつくる場合があります。直腸切断術は直腸と肛門を一緒に切除して、人工肛門(ストマ)をつくる手術で、肛門に近い直腸癌に対して行われます。肛門に近い直腸がんでも、人工肛門を避けることができる超低位前方切除術や括約筋間直腸切除術(ISR)が行われています。がんの部位、進行程度、術後肛門機能が保てるかどうかを判断した上で選択されます。
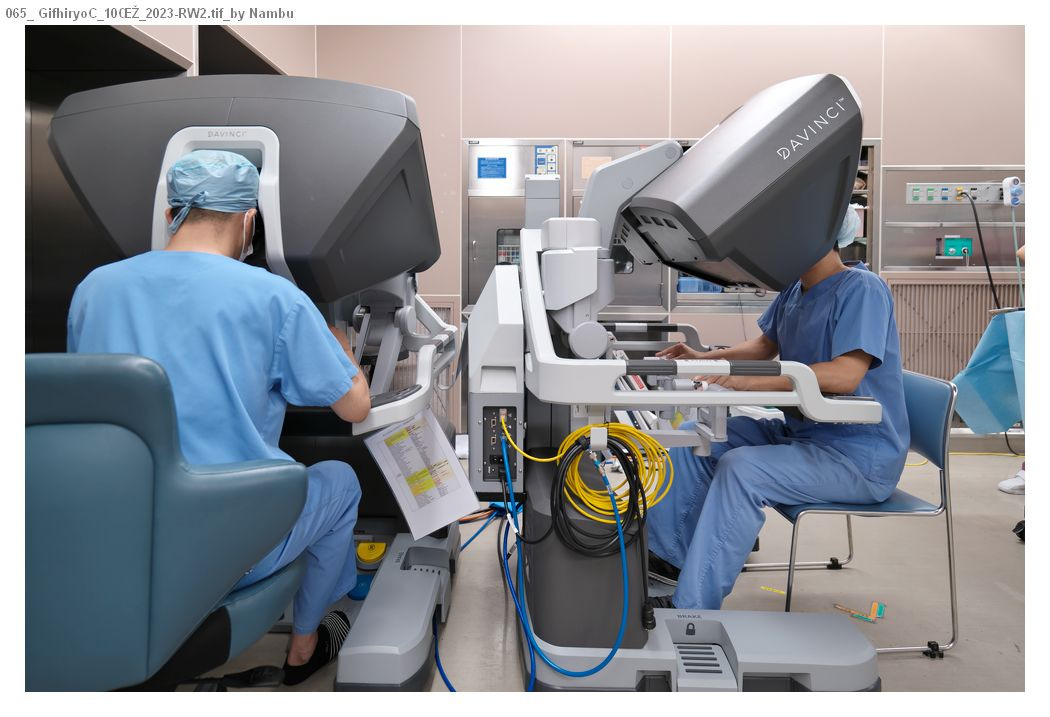
以前は開腹手術が行われていましたが、現在では小さな手術創で体にやさしい腹腔鏡下手術やロボット支援下手術が主に行われるようになりました。これらの手術法により出血量の少ない精密な手術が可能になりました。美容的に優れているだけでなく、術後早期から食事が開始でき、早く退院できる(術後7~14日)ことや術後の腸閉塞が起こりにくいことなどの利点があります。
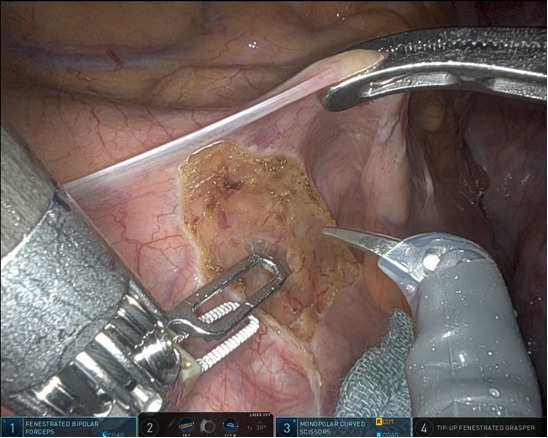
腹腔鏡下S状結腸切除術の術野
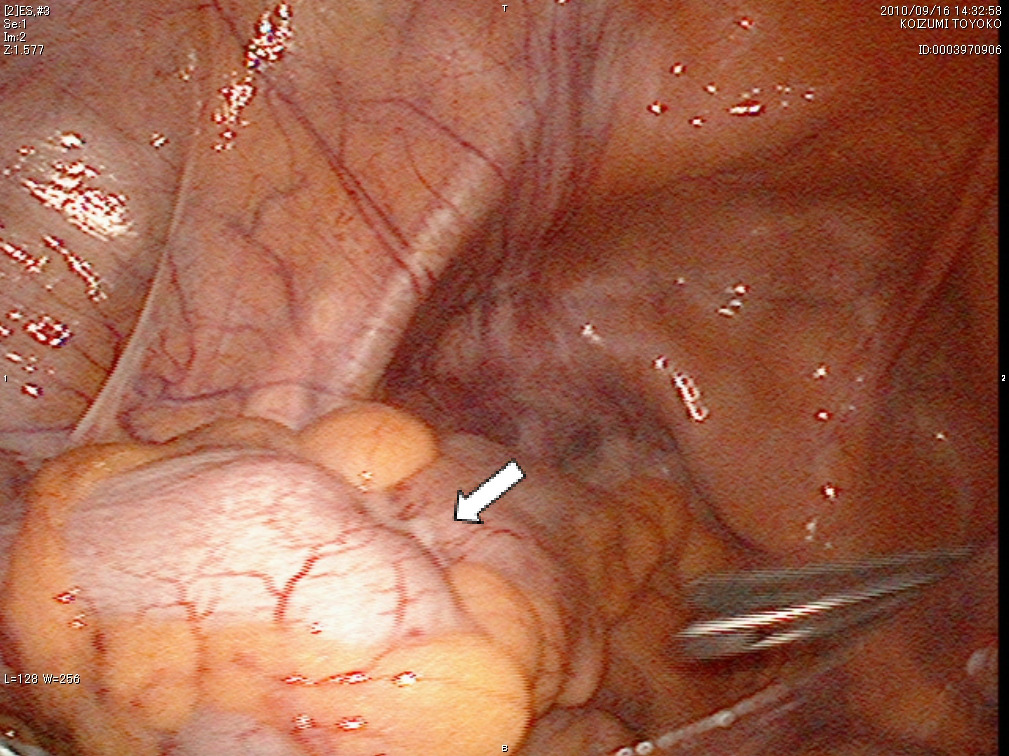
a)病変部位(⇩)
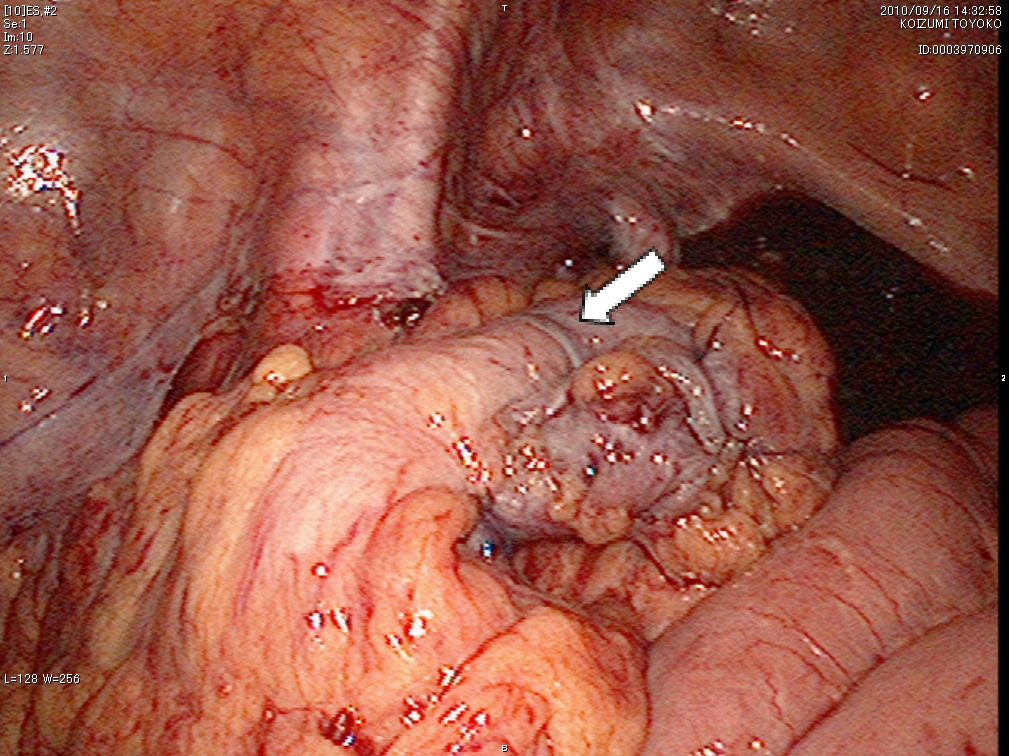
b)腸管吻合後状態(⇩)
ロボット(ダビンチXi)支援下直腸切除術の実際
薬物療法
大腸がんの薬物療法には手術後の再発を防ぐ目的で行う補助化学療法と、切除不能進行・再発大腸がんに対する化学療法があります。
大腸がんの薬物療法で使う薬には、細胞障害性抗がん薬、分子標的薬、免疫チェックポイント阻害薬があります。治療は、これらの薬を単独または組み合わせて、点滴もしくは内服で行います。
細胞障害性抗がん薬は、細胞が増殖する仕組みの一部を邪魔することで、がん細胞を攻撃する薬です。分子標的薬は、がん細胞の増殖に関わるタンパク質などを標的にして、がんを攻撃する薬です。免疫チェックポイント阻害薬は、免疫ががん細胞を攻撃する力を保つ(がん細胞が免疫にブレーキをかけるのを防ぐ)薬です。
補助化学療法
手術で病巣が取り切れた患者さんに対して、再発を防ぐ目的で行われます。補助化学療法では殺細胞性抗ガン剤の内服や点滴が行われます(S-1、カペシタビン、FOLFOX、XELOXなど)。
切除不能進行・再発大腸がんに対する薬物療法
手術によりがんを取りきることができない場合や再発した場合に行われます。薬物療法のみでがんを消滅させることは困難ですが、がんを小さくして症状を軽減したり、生存期間を延長させたりすることができます。
治療には一次治療から四次治療まで段階があります。ガイドラインに沿って一次治療から始めて効果が低下した場合や副作用が強くなった場合には二次治療、三次治療に移っていきます。
5-FU系薬剤・オキサリプラチン・イリノテカンを組み合わせるFOLFOX療法、FOLFILI療法、XELOXなどが代表的なレジメンであり、分子標的薬といって癌の転移増殖を抑える薬(ベバシズマブ、セツキシマブ、パニツムマブなど)を併用して行います。これらの治療により大腸癌の予後は格段に良くなっています。
大腸癌では、一次治療を始める前にがん組織の遺伝子を調べる検査(RAS遺伝子、MSI検査、BRAF V600E遺伝子検査、HER2検査)を行い、個々のがんの特性にあった治療法を選択するようになってきました。MSI高値の人には免疫チェックポイント阻害剤(ペンブロリズマブ)の治療が行われます。
副作用
抗がん剤はがん細胞にだけ選択的に効くものではなく、身体の中で新陳代謝の盛んな細も同時に壊してしまうため、副作用は避けられません。頭髪、消化管粘膜、骨髄などに作用し、脱毛、口内炎、下痢、吐き気、白血球や血小板の減少がおこります。それ以外には、心臓に対する直接作用がみられたり、薬剤の代謝や排泄で重要な肝臓や腎臓に障害をおこすこともあります。
副作用の程度は人により異なりますが、制吐剤や下痢止めなどの支持薬剤を使用することにより、副作用を抑えて、安全に化学療法ができるようになりました。多くの患者さんは、外来通院で日常生活を送りながら、化学療法をうけられています。当センターでは外来化学療法センターで化学療法が行われています









