胃がんとはどんな病気?
胃は上腹部にある袋状の臓器で、摂取した食べ物を消化する働きを担っています。胃の内側は粘膜で覆われていますが、粘膜の細胞は常に分裂を繰り返し新しい細胞と入れ替わっています。その過程で細胞の遺伝子に傷がつき、異常細胞が出現することがありますが、通常は免疫細胞などの働きによって除去され、何事もなかったように過ぎていきます。しかし、精巧な免疫監視機構を免れた異常細胞は、浸潤、転移などの強い増殖性を持つようになり、胃がんが発生します。胃がんの発生には、慢性胃炎、ピロリ菌、たばこ、高塩分食などに加え、遺伝的素因が関与しています。
胃がんは長い間、日本のがん種別死因1位でしたが、徐々に減少傾向にあり2022年以降は肺がん、大腸がんに次いで3位となりました。毎年4万人以上の人が胃がんで亡くなっています。
内視鏡検査などの診断レベルが向上して、早期胃がんがたくさん見つかるようになったことと、安全にまた確実に手術ができるようになり、治療成績は非常に向上しました。早期胃がんの治療成績は極めて良好ですが、進行胃がんの成績はいまだ充分ではありません、ですから早期のうちに胃がんを発見することが最も重要と思われます。
早期胃がんはほとんど症状がありませんので、年に1回はバリウム検査や内視鏡検査による検診を受けることをお勧めします。
症状
早期胃がんではほとんど無症状であり、検診などで偶然発見される場合や、たまたま腹痛や不快感があり、内視鏡検査をうけて発見させる場合が多いです。
進行胃がんでも無症状のことが多いですが、大きな潰瘍が形成されると心窩部痛を自覚したり、胃の出口付近にできると、通過障害により食後の不快感、嘔気、嘔吐などの症状がでることがあります。また、がんからの出血により便が黒くなったり、貧血で顔が青ざめたり、だるさを自覚する場合があります。これらは胃がんだけに特徴的な症状ではありませんが、体調不良が継続する場合には、医療機関を受診し、内視鏡検査をうけられた方が良いでしょう。
診断
胃の検査法には上部消化管造影検査(胃透視)と内視鏡検査(胃カメラ)があります。上部消化管造影検査はバリウムを溶かした造影剤を飲んで行うレントゲン検査で、空気と造影剤のコントラストにより胃の形や粘膜表面を描き出すことで、病変の有無を判定します。内視鏡検査は細い管状の内視鏡(カメラ)を口または鼻孔から挿入し、胃内をテレビモニターで映し出します。内視鏡検査では、病変の色調の変化までわかるため、小さな、平坦な病変をもとらえることができます。
がんが疑われる場合には、生検といって病変部の組織片を一部採取して、顕微鏡検査を行うことにより正確な診断をつけることができます。内視鏡検査は病変を直接観察でき、生検により診断まで行えるため、胃がんの診断には最も重要な検査法といえます。
がんであることが診断されると、がんがどの程度進行しているかを調べる必要があります。がんの広がり、リンパ節転移の有無、他の臓器への転移などを調べるために、胸部と腹部のCT検査、腹部超音波検査などを行います。CT検査は、X線とコンピューターを用いて、体の断面や立体像を描せる検査法で、病巣の深さ、離れた臓器への転移、リンパ節転移を評価するうえで非常に有用です。
胃の壁のどの深さまで進んでいるかを精密に調べるために、超音波内視鏡検査を行う場合もあります。
進行度(病期、ステージ)
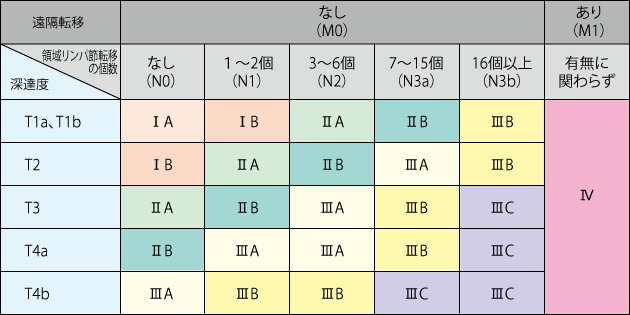
胃がんがどこまで進んでいるかは進行度(病期、ステージ)で表されますが、これはがんの深さとリンパ節転移、遠隔転移によって決定されます。
がんの深さはTで表され、T1(胃の粘膜または粘膜下層に限局している)、T2(胃の筋層までに限局している)、T3(筋層を超えているが、外表面にでていない)、T4a(胃の表面に露出している。)、T4b(他の臓器にがんが続いている)に分類されます。
リンパ節転移はNで表わされ、N0(リンパ節転移なし)、N1(リンパ節転移1-2個)、N2(リンパ節転移3-6個)、N3(リンパ節転移7個以上)に分類されます。他の臓器への転移はM1と表わされ、これらの因子を組み合わせて病期(ステージ)が決まります。
胃がんの進行度(ⅠA、ⅠB、ⅡA,ⅡB,ⅢA,ⅢB,Ⅳ)を判定することは、適切な治療法を選択するために必要ですし、またどのぐらいの頻度で再発するかを予測する上でとても重要です。
臨床的進行度(ステージ)分類
胃がんの治療法の選択
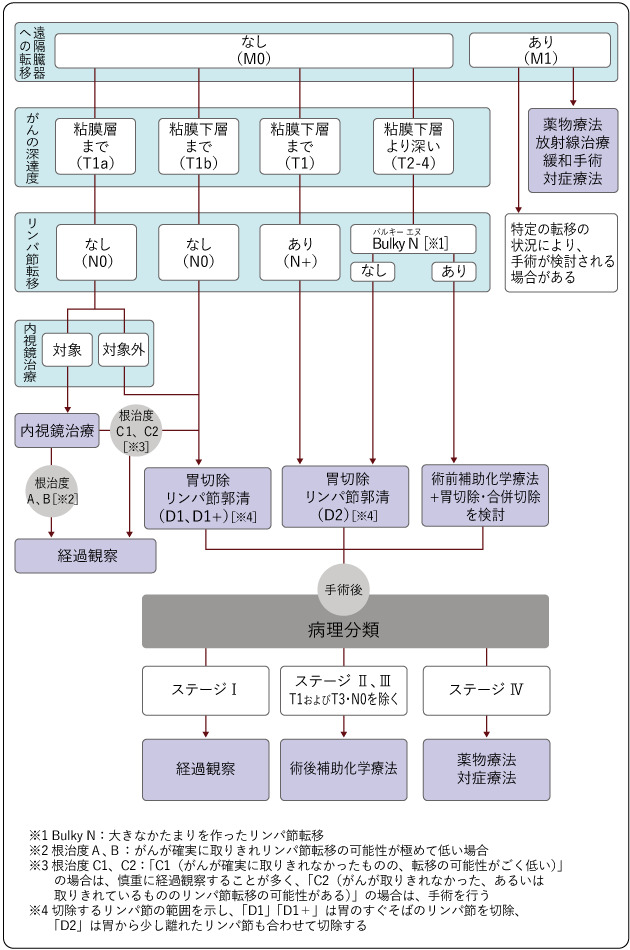
治療
通常は消化器内科や外科において、胃がんであることと進行度(ステージ)が診断され、これに基づいて適切な治療法が決定されます。胃がんの基本的な治療法は手術ですが、進行程度によっては、抗がん剤治療を主体に行った方が良い場合や手術の前に抗がん剤治療を行う場合があります。また、早期がんの中には内視鏡治療により完全治癒するものもあります。
内視鏡治療
病変が粘膜内に留まり、リンパ節転移の可能性がほとんどないと考えられる早期胃がんが対象になります。手術と比べると、体に対する負担が少なく、がんの切除後も胃が残るため、食生活への影響が少ないという利点があります。
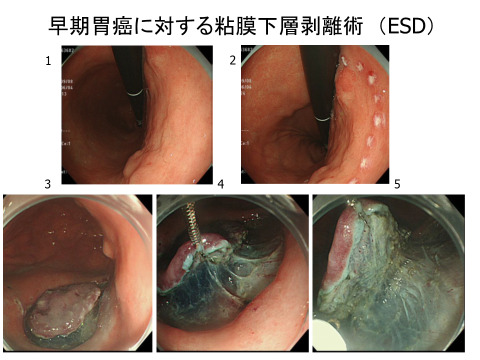
- 内視鏡的粘膜切除術(EMR)
茎がなく、隆起がなだらかな病変に対して行われます。病巣粘膜の下に生理食塩水を注入して病変の粘膜を浮き上がらせ、スネアにて粘膜を焼き切る方法です。 - 内視鏡的粘膜下層剥離術(ESD)
EMRが困難な病変に対して行われる治療法です。病変を浮き上がらせるために、粘膜下層に生理食塩水やヒアルロン酸ナトリウムなどを注入してから、病変の周りを高周波ナイフで徐々に切開して剥ぎ取る方法です。EMRに比べると治療時間も長くなり、出血や穿孔のリスクも少し高くなります。
手術療法
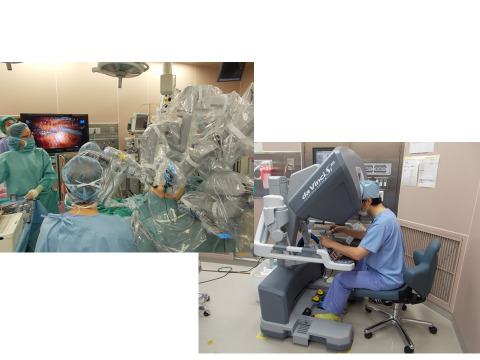
遠隔隔転移がなく、内視鏡治療による切除が難しい場合には、手術による治療が推奨されています。手術には、おなかを20cmほど切開する開腹手術と、おなかに小さい穴を開けてそこから専用の器具を挿入して手術を行う腹腔鏡下手術やロボット(ダビンチ)支援下手術があります。開腹手術か腹腔鏡下手術やロボットを使用した手術が推奨されるかは、がんの進行度などによって異なります。
- 手術の方法
- リンパ節郭清
胃がん手術の原則は病変を正常組織も含めて切除するとともに、周囲のリンパ節を取り除くこと(リンパ節郭清)です。通常、胃に接しているリンパ節と、胃から離れたリンパ節を取り除く「2群リンパ節郭清」が行われます。 - 切除範囲
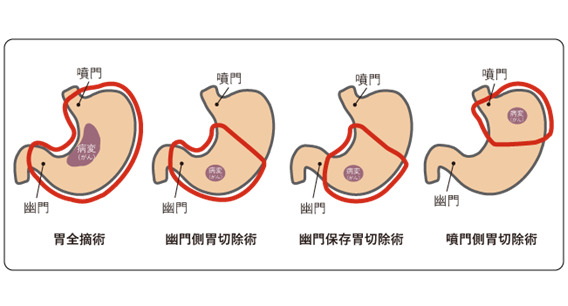
胃中部から出口(幽門)に近い部位にできたがんに対して、胃の2/3以上の範囲を切除する幽門側胃切除が行われます。病変が胃の上部や胃全体に広がっている場合には、胃をすべてとる胃全摘術が行なわれます。噴門に近い早期がんに対しては、入り口(噴門)側1/3から1/2を切除する噴門側胃切除術が行われます。 - 再建方法
胃の切除後は残った胃や食道と小腸や十二指腸とつなぎ合わせて、食べ物が通るようにします(再建術)。幽門側胃切除術では、ビルロートⅠ法、ビルロートⅡ法、ルーワイ法が行われます。胃全摘術ではルーワイ法が行うことが一般的です。
胃切除の方法
- リンパ節郭清
- 手術の合併症
主な合併症として縫合不全、吻合部狭窄、腸閉塞、膵液漏などがあります。- 縫合不全
消化管をつないだところが、うまくつながらずに、一部から消化液などの内容物が漏れ出ることがあります。絶食にして、高カロリー輸液を行いながら、漏れ出た内容物を体外にチューブでドレナージします。 - 吻合部狭窄
消化管をつないだところが浮腫のために、術後に一時的に通過障害がおこることがあります。 - 腸閉塞
術後の腹腔内の腸管の癒着によって、腸閉塞が起こることがあります。絶食により良くなることが多いですが、手術が必要なこともあります。 - 膵液漏
膵臓の周りのリンパ節郭清をした時に膵臓の一部がわずかに傷つき、一時的に膵液がもれでることがあります。絶食にして適切な対外へのドレナージと抗生物質の点滴を行います。
ロボット(ダビンチ)を使用した幽門側胃切除術
- 縫合不全
薬物療法(化学療法)
胃がんの薬物療法には手術と組み合わせて行う方法(補助化学療法、術前化学療法、術後化学療法)と、手術によりがんを取りきれない進行・再発胃がんに対する化学療法があります。抗がん剤の効果や副作用は人によって異なるため、両者を良く観察しながら行う必要があります。胃がんの薬物療法に使う薬には、細胞障害性抗がん剤、分子標的薬、免疫チェックポイント阻害薬があり、これらの薬剤を単独あるいは組み合わせて使用します。
- 手術できない進行・再発胃がんの化学療法
転移があって切除できない場合や、術後再発してきた場合には抗がん剤治療が行われます。いろいろな薬剤が開発され、治療効果の高い治療法がでてきました。現状では、完全に治ることは難しいですが、がんの進行を抑えたり、症状を和らげる効果があることがわかっています。
治療には一次治療から四次治療まで段階があります。一次治療から始めて効果が低下した場合や副作用が強くなった場合には二次治療、三次治療に移っていきます。どの種類の薬を使うかは、がんの状況や想定される副作用、入院の必要性や通院頻度などについて、本人と担当医が話し合って決めていきます。
- 補助化学療法
手術で切除できたと思われる場合でも、目にみえないがんの遺残によって、再発をきたすことがあります。再発を予防する目的で術後補助化学療法が行われます。一般的に術後1年間S-1という抗がん剤を内服することが行われていますが、点滴の抗がん剤と併用する場合もあります。手術で完全に切除することが難しいがんに対して、手術前に化学療法を行う場合もあります(術前化学療法)。 - 副作用
抗がん剤はがん細胞にだけ選択的に効くものではなく、身体の中で新陳代謝の盛んな細胞も同時に壊してしまうため、副作用は避けられません。頭髪、骨髄、消化管粘膜などに作用し、脱毛、口内炎、下痢、吐き気、白血球や血小板の減少がおこります。それ以外には、心臓に対する直接作用がみられたり、薬剤の代謝や排泄で重要な肝臓や腎臓に障害をおこすこともあります。
副作用の程度は人により異なりますが、制吐剤や下痢止めなどの支持薬剤を使用することにより、副作用を抑えて、安全に化学療法ができるようになりました。多くの患者さんは外来通院で日常生活を送りながら、化学療法をうけられています。当センターでは外来化学療法センターで化学療法が行われています。









