膠原病って?
膠原病とは、体を守るはずの免疫の働きに異常が起こり、自分自身の体に炎症を起こしてしまう病気の総称です。関節や皮膚だけでなく、肺、腎臓、肝臓、心臓、消化管、甲状腺、神経、皮膚、時には、脳や脊髄などの中枢神経など、全身のさまざまな臓器に影響が及ぶことがあるのが大きな特徴です。
代表的な症状には、関節の痛みや腫れ、湿疹、発熱、だるさ、息切れ、しびれなどがありますが、症状の出方や重さは人によって大きく異なります。同じ疾患であっても、違う症状が出現する場合がありますし、同じ症状でも程度は様々です。風邪や加齢による不調と区別がつきにくく、診断までに時間がかかることもあります。
膠原病は慢性的な病気ですが、早期に診断し、適切な治療を行うことで、症状を抑えながら日常生活を送ることが可能です。治療では、炎症を抑える薬や免疫の働きを調整する薬を用い、病気の状態に応じて治療内容を調整します。気になる症状が続く場合には、早めに医療機関へ相談することが大切です。
膠原病・リウマチ内科専門外来
膠原病・リウマチ内科専門外来では、前項のような膠原病を専門的に診療しています。これらの病気は、関節や皮膚だけでなく、肺、腎臓、肝臓、心臓、甲状腺、消化管、神経、脳脊髄など、複数の臓器に同時に症状が現れることがあるため、全身を総合的に評価することが重要です。
当外来では、下記のような疾患の診療を行っております。
古典的な膠原病
- 関節リウマチ
- 全身性エリテマトーデス
- 全身性強皮症
- 特発性炎症性筋疾患
- シェーグレン病
- スティル病
- 若年性特発性関節炎
- 抗リン脂質抗体症候群
- 混合性結合組織病
血管炎症候群
- 高安動脈炎
- 巨細胞性動脈炎
- 結節性多発動脈炎
- ANCA関連血管炎
- 顕微鏡的多発血管炎
- 多発血管炎性肉芽腫症
- 好酸球性多発血管炎性肉芽腫症
- 免疫複合体性血管炎
- IgA血管炎
- 抗糸球体基底膜病
- クリオグロブリン血症性血管炎
- 低補体血症性蕁麻疹様血管炎
脊椎関節炎・類縁疾患
- 強直性脊椎炎
- 乾癬性関節炎
- 炎症性腸疾患関連関節炎
- 反応性関節炎
- 掌蹠膿疱症性骨関節炎
- SAPHO症候群
結晶誘発性関節炎
- 痛風
- 偽痛風
- その他の結晶誘発性関節炎
その他の膠原病・類縁疾患
- ベーチェット病
- サルコイドーシス
- 肥厚性硬膜炎
- 再発性多発軟骨炎
- IgG4関連疾患
- リウマチ性多発筋痛症
- RS3PE症候群
- 変形性関節症
- 線維筋痛症
- 複合性局所疼痛症候群
- 遺伝性血管性浮腫
- 低ホスファターゼ血症
自己炎症性症候群
- 家族性地中海熱
- TNF受容体関連周期性症候群
- その他
関節リウマチ、全身性エリテマトーデス、全身性強皮症、特発性炎症性筋疾患、シェーグレン病、血管炎などの古典的な膠原病から、強直性脊椎炎、乾癬性関節炎、炎症性腸疾患関連関節炎、反応性関節炎、掌蹠膿疱症性骨関節炎、SAPHO症候群などの脊椎関節炎および類縁疾患、リウマチ性多発筋痛症、RS3PE症候群、ベーチェット病、再発性多発軟骨炎などの膠原病類縁疾患など、様々な、幅広いリウマチ・膠原病を対象に診療を行っています。症状の経過や生活への影響を丁寧にお伺いし、血液検査や画像検査などを組み合わせて、的確な診断と治療方針の決定を行います。
a.乾癬カンファレンス
特に乾癬の分野では、皮膚、関節、脊椎、消化管などに病変がおよぶことから、当院の皮膚科・整形外科・消化器内科と密に連携し、4科合同での症例カンファレンスを定期的に行っています。全国でも非常に珍しいカンファレンスです。診断に迷う症例や治療選択が難しい症例については、複数の診療科の視点から検討し、メカニズムに基づくより正確な診断と、その患者さんに最適な治療薬の選択を心がけています。
また当外来では、肺高血圧症の診療にも力を入れています。肺高血圧症は専門性が高く、診断や治療ができる医療機関は限られていますが、当院は県内でも多くの患者さんを診療している施設の一つです。専門的な検査と治療を行い、長期的なフォローアップまで責任をもって対応しています。
治療面では、従来から用いられてきたグルココルチコイド(ステロイド)や免疫抑制剤を適切に使用し、生物学的製剤やJAK阻害薬などの分子標的薬を積極的に取り入れることにより、早期にグルココルチコイドを減量・中止することを心掛けて治療を行っています。また、近年、次々と登場する新しい治療薬についても最新の知見をもとに評価し、安全性に配慮しながら、いち早く患者さんに届けることを大切にしています。
b.当外来で使用成績のある分子標的薬
(2025年12月現在) ※保険適応に則った適切な使用を行っております。
生物学的製剤
関節リウマチ
- インフリキシマブ(レミケード®)
- アダリムマブ(ヒュミラ®)
- セルトリズマブペゴル(シムジア®)
- ゴリムマブ(シンポニー®)
- オゾラリズマブ(ナノゾラ®)
- エタネルセプト(エンブレル®)
- トシリズマブ(アクテムラ®)
- サリルマブ(ケブザラ®)
- アバタセプト(オレンシア®)
乾癬性関節炎
- イキセキズマブ(トルツ®)
- セクキヌマブ(コセンティクス®)
- ビメキズマブ(ビンゼレックス®)
- ウステキヌマブ(ステラーラ®)
- グセルクマブ(トレムフィア®)
- リサンキズマブ(スキリージ®)
- アダリムマブ(ヒュミラ®)
JAK阻害薬
関節リウマチ
- トファシチニブ(ゼルヤンツ®)
- バリシチニブ(オルミエント®)
- ペフィシチニブ(スマイラフ®)
- ウパダシチニブ(リンヴォック®)
- フィルゴチニブ(ジセレカ®)
乾癬性関節炎
- ウパダシチニブ(リンヴォック®)
- デュークラバシチニブ(ソーティクツ®)
生物学的製剤
その他の疾患
| 全身性強皮症 | リツキシマブ(リツキサン®) トシリズマブ(アクテムラ®) |
|---|---|
| 全身性エリテマトーデス | アニフロルマブ(サフネロー®) リツキシマブ(リツキサン®) ベリムマブ(ベンリスタ®) |
| 顕微鏡的多発血管炎 | リツキシマブ(リツキサン®) |
| 多発血管炎性肉芽腫症 | リツキシマブ(リツキサン®) |
| 好酸球性多発血管炎性肉芽腫症 |
メポリズマブ(ヌーカラ®) ベンラリズマブ(ファセンラ®) |
その他の低分子化合物
その他の疾患
| 進行性肺線維化を伴う間質性肺疾患 全身性強皮症に伴う間質性肺疾患 |
ニンテダニブ(オフェブ®) |
|---|---|
| 顕微鏡的多発血管炎 多発血管炎性肉芽腫症 |
アバコパン(タブネオス®) |
| 肺動脈性肺高血圧症 | ソタテルセプト(エアウィン®) |
c.出産
岐阜県では、妊婦さんに何かしらの異常が認められた場合、当院産科にご紹介をいただくことが多くあります。そのような妊婦さんがリウマチ・膠原病を患っていた場合、または、当外来通院中の患者さんが妊娠された場合、妊娠期から出産、その後にかけて、当科と産科が連携をしながら治療にあたっています。
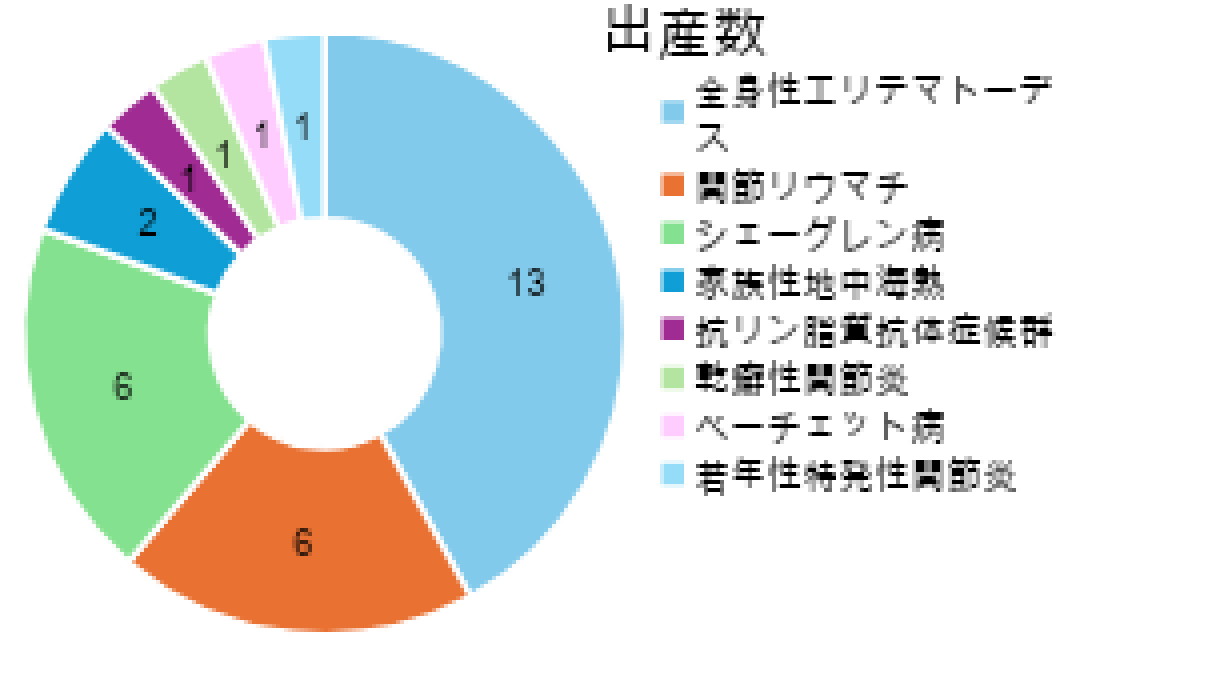
(2025年12月現在)
膠原病・リウマチ内科専門外来に受診したいのですが…
当科は、地域のクリニック・診療所との病診連携を重視しています。当院受診をご希望の場合は、まずお近くの医療機関を受診していただき、病診連携予約を通じての紹介受診をおすすめしています。地域と病院が連携することで、患者さんにとって無理のない、継続した医療を提供していきます。
疾患ライブラリ
関節リウマチ Rheumatoid Arthritis (RA)
関節リウマチは、関節に炎症が起こり、痛みや腫れ、動かしにくさが続く病気です。以前は関節の変形が進みやすい病気と考えられていましたが、診断や治療の考え方が進歩したことで、多くの患者さんで症状をしっかり抑えられるようになってきました。
現在の治療では、「できるだけ早く病気を見つけ、速やかに治療を始めること」がとても大切とされています。早い段階から治療を行うことで、関節の破壊を防ぎ、日常生活への影響を小さくすることができます。治療の目標は、関節の痛みや腫れを抑え、生活の質を保つことです。
「Treat to Target」という概念が治療指針で示されています。関節リウマチと診断された場合、治療開始から1~3か月ごとに活動性を評価し、その都度治療方針を変更し、最初の3か月で50%以上の活動性を改善させる、というものです。その治療方針は、患者さんとの協働的意思決定により、つまり、患者さんと医師が共通の治療目標を設定し、一緒に相談しながら治療方針を決定していく、という方針です。ここには「Shared Decision Making」という考え方があります。まさに、治療方針を患者さんと医師が一緒に決めていく、という考え方です。
治療では、メトトレキサートという飲み薬が基本となります。この薬は、関節の炎症を引き起こす免疫の働きを抑え、病気の進行を防ぐ役割があります。十分な量を内服すれば、多くの患者さんで効果が期待できるため、関節リウマチ治療におけるキードラッグ(治療の中心になるお薬)です。一方、肝臓や肺、血球、腸への影響、感染症などに注意が必要なため、治療前、および、治療開始後も定期的な検査を行いながら安全に使用していく必要があります。
メトトレキサートだけで十分な効果が得られない場合には、生物学的製剤(Bio製剤)やJAK阻害薬といった、より新しい治療薬が検討されます。生物学的製剤は、炎症を引き起こす特定の物質(サイトカイン)の働きを抑える薬で、注射や点滴で投与されます。関節の炎症を強力に抑えることができ、関節の破壊を防ぐ効果が期待されます。関節リウマチに保険適応がある生物学的製剤は、先発品だけでも9種類あります。(2025年12月現在)
JAK阻害薬は、飲み薬で、体の中で炎症の信号が伝わる経路を抑えることで、効果を発揮します。注射が不要である点が利点ですが、感染症や血栓症などの副作用に注意が必要なため、患者さん一人ひとりの状態に合わせて慎重に選択されます。JAK阻害薬は5種類あります。(2025年12月現在)
これらの治療薬を使用し、Treat to Target、および、Shared Descision Makingを実践し、寛解を目指して治療をおこないます。一方、治療によって免疫の働きが弱まるため、感染症や肺の病気などの合併症にも注意が必要です。息切れや咳、発熱など、いつもと違う症状が出た場合には、早めに医師へ相談することが大切です。
関節リウマチは、適切な治療を続けることで、仕事や日常生活を続けながら付き合っていける病気です。適切な医療を受けられれば、変形を起こすことは大幅に少なくなり、患者さんのQOL(生活の質)や予後は飛躍的に改善しています。定期的な通院と検査を行い、医師と相談しながら自分に合った治療を続けることが、安心した生活につながります。
全身性エリテマトーデス Systemic Lupus Erythematosus (SLE)
全身性エリテマトーデス(SLE)は、体を守るはずの免疫の働きが乱れ、自分自身の体を攻撃してしまうことで起こる病気です。自分自身の体を攻撃する抗体(自己抗体)ができ、皮膚や関節、腎臓、血球、神経に加え、腸管、肺、肝臓など、さまざまな臓器を自己抗体が攻撃し、炎症が起こる病気です。
症状の現れ方や強さには大きな個人差があり、だるさや関節の痛み、皮疹、腎臓の異常などが代表的な症状です。無症状でも白血球や血小板が少なくなったり、強い貧血を起こしたりすることがあります。また、臓器という枠でとらえられない自覚症状も存在します。中でも強い疲労感に悩まされる方は少なくありません。
SLEでは、体の中で炎症を引き起こす因子(BAFF(B細胞活性化因子)や1型IFN(インターフェロン)など)が過剰に出続けていることが、病気の根本にあります。そのため治療では、これらの因子を抑えて、炎症を鎮火し、症状を落ち着かせ、臓器の障害を防ぐことが重要になります。さらに、その先に病気にかかる前の生活を取り戻す、という大きな目標があります。
これまで、炎症を速やかに抑えるためにグルココルチコイド(ステロイド)が広く使われてきました。グルココルチコイドは即効性があり、症状を早く改善させる力がありますが、長期間使い続けると、感染症にかかりやすくなる、骨が弱くなる、血糖や血圧が上がる、太りやすくなる、緑内障や白内障が進行する、心筋梗塞や脳卒中が増える、といった非常に多くの問題が起こってきます。そのため現在では、グルココルチコイドは症状が落ち着くまでの「つなぎの治療(ブリッジングセラピー)」と位置づけられ、下記に示すようなお薬を併用し、病状が落ち着き次第、できるだけ早く減量・中止することが目標とされています。
SLEの治療の土台として重要なのが、ヒドロキシクロロキンという飲み薬です。この薬は、免疫の過剰な働きを穏やかに調整(特に1型IFN)し、病気の再燃を防ぐ効果があります。症状の軽い時期でも継続して使用することで、病気を安定した状態に保ち、グルココルチコイドの減量や中止を助けます。一方で、長期間使用する場合には、まれに目に影響が出ることがあるため、定期的な眼科での検査を受けながら、安全に使うことが大切です。
さらに近年では、SLEの原因となる免疫の異常を、より的確に抑える生物学的製剤(Bio製剤)が使われるようになってきました。代表的な治療として、ベリムマブ(BAFFを抑える)やアニフロルマブ(1型IFNを抑える)があります。これらの薬は、炎症を引き起こすBAFFや1型IFNを選択的に抑えることで、病気の活動性を下げ、再燃を減ら、グルココルチコイドを減量する効果が期待されています。いまでは多くの患者さんで、治療開始後比較的早期から併用をしています。また、従来の治療で十分な効果が得られなかった患者さんでも、症状の改善やグルココルチコイドの減量・中止を目標に新たに投与を開始することがあります。
SLEは、疫学的に若い女性に多い病気であり、妊娠や出産、その後の育児に影響を及ぼすことがあります。しかし、病気を安定した状態にコントロールすることで、安全な妊娠・出産が可能となるケースも多くあります。当院では産科と密に連携し、妊娠前から出産、育児までを見据えた診療を行い、多くの患者さんの妊娠、出産、育児を成功に導けるよう尽力しています。
SLEの治療では、症状だけでなく、血液検査や尿検査などを用いて病気の状態を定期的に確認し、その時々に応じて治療を調整していきます。調子が良い時でも自己判断で薬を中止せず、医師と相談しながら治療を続けることが大切です。
SLE診療の最終的な目標は、単に症状を抑えることではなく、「社会的寛解」を達成することです。これは、SLEを患っていない人と同じように、仕事や学業、家庭生活、人生設計を送れる状態を目指すことを意味します。治療の進歩により、その目標は現実的なものになってきています。病気と上手につきあいながら、自分らしい生活を続けていくために、適切な治療と継続的なフォローが重要です。
全身性強皮症 Systemic Sclerosis (SSc)
全身性強皮症(正式には全身性硬化症と言います)とは、体の免疫の働きに異常が起こり、皮膚や内臓が硬くなっていく病気です。皮膚だけの病気と思われがちですが、実際には肺、心臓、腎臓、消化管、血管など、全身のさまざまな臓器に影響を及ぼす可能性がある病気です。
大きく分けて2つのタイプがあります。一般的に皮膚硬化は手指・足趾の先端から始まりますが、その皮膚硬化が肘、膝までで停止する限局皮膚硬化型、皮膚硬化が肘や膝を超えて体まで生じるびまん皮膚硬化型の2つです。
この病気では、主に三つの変化が同時に起こります。一つ目は免疫の異常、二つ目は血管の障害、三つ目は組織が硬くなる線維化です。これらが重なり合うことで、皮膚が突っ張る、指が動かしにくくなる、冷えると指の色が変わる、息切れが出る、食事がつかえやすくなるといった症状が現れます。
強皮症にはいくつかのタイプがあり、皮膚の硬くなる範囲や進行の速さには個人差があります。皮膚の変化が比較的限られるタイプもあれば、早い段階から肺や心臓などの内臓に影響が出るタイプもあります。そのため、見た目の症状だけで重症度を判断できない病気であり、定期的な検査が非常に重要です。
特に注意が必要なのが、間質性肺疾患(肺の線維化)や肺高血圧症です。これらは自覚症状が乏しいまま進行することがあり、息切れや動悸などの症状が出たときにはすでに進んでいる場合もあります。そのため、強皮症と診断された時点で、肺の画像検査や呼吸機能検査、心臓の検査を行い、間質性肺疾患や肺高血圧症が存在しないか、スクリーニングを行うことが重要です。さらに、経過を通して発症するリスクがありますので、その後も継続して検査をうけて、経過をみていくことが大切です。
治療については、強皮症そのものを完全に治す方法は残念ながらまだありませんが、進行を抑え、症状を軽くする治療は大きく進歩しています。皮膚や関節の症状、炎症に対しては、必要最小限の量でグルココルチコイド(ステロイド)を慎重に用いることがありますが、強皮症の治療では基本的にグルココルチコイドは使用しません。使い方を誤ると腎臓に重い合併症を起こすことがあります。
近年では、免疫の異常や線維化の仕組みに直接働きかける免疫抑制剤や、分子標的薬が登場し、特に肺の病変に対しては進行を抑える治療が可能になってきました。病気の状態に応じて、薬を組み合わせながら治療を行います。
強皮症は、皮膚だけでなく全身を長期にわたって見守る必要がある病気です。早い段階から専門的な医療機関で定期的な評価と治療を受けることで、臓器の障害を早く見つけ、将来の生活への影響をできるだけ小さくすることが期待できます。気になる症状(特にレイノー現象と呼ばれる、寒さが刺激になり手が真っ白→紫色と変化する症状)がある場合は、早めに医療機関へ相談することが大切です。
特発性炎症性筋疾患 Idiopathic Inflammatory Myopathy (IIM)
特発性炎症性筋疾患(従来の多発性筋炎・皮膚筋炎)とは、体内で筋肉や肺、皮膚を攻撃する自己抗体ができ、筋肉・肺・皮膚が攻撃されることにより各々の臓器に炎症が起こり、筋肉が破壊され筋力が低下したり、肺に線維化を起こし呼吸苦や咳がでたり、皮膚に特徴的な発疹が出現したりする病気の総称です。
原因がはっきりしないため「特発性」と呼ばれていますが、免疫の異常が深く関わっていることが分かっています。代表的な筋肉の症状は、腕や太もも、くびなどの体の中心に近い筋肉の力が入りにくくなる、階段の上り下りがつらくなる、物を持ち上げにくくなるといったものです。
この病気の特徴は、筋肉だけでなく、全身のさまざまな臓器に影響が及ぶ可能性があることです。特に、うわまぶたや、首もと、肘、手指などの皮膚に発疹が出るタイプ、肺に炎症が起こり線維化が進行するタイプがあり、そのほか、関節の痛みやだるさを伴うことがあり、症状の現れ方は患者さんごとに大きく異なります。そのため、筋肉の病気としてだけでなく、全身の病気として評価することが非常に重要です。
診断では、筋力の低下の程度や症状の経過を詳しく確認し、血液検査、CTやMRIなどの画像検査、必要に応じて筋肉や肺、皮膚の組織を採取する病理検査を組み合わせて判断します。近年では、血液中の特徴的な抗体を調べることで、病気のタイプや合併症のリスクを推測できるようになり、より正確な診断と治療方針の決定が可能になってきました。
治療の基本は、筋肉や肺、皮膚などの臓器の炎症を抑え、病気の進行を止めることです。まずはグルココルチコイド(ステロイド)を用いて炎症を速やかに抑えますが、グルココルチコイドのみの治療方法では寛解率は低く、再燃率も高いため、さらには、また、グルココルチコイドの長期間の使用による副作用を避けるため、早期からほかの免疫抑制薬を併用して治療を行います。
さらに近年では、上記のような治療を行っても改善が乏しい場合、病気の仕組みにより深く働きかける生物学的製剤(Bio製剤)やJAK阻害薬などの分子標的薬を使用することがあります。(ただし、2025年12月現在で、特発性炎症性筋疾患に保険適応のある分子標的薬はありません)特に肺の病変を伴う場合には、早期から専門的な治療を行うことが重要です。
特発性炎症性筋疾患は、長期にわたって経過をみていく必要がある病気ですが、早期診断と適切な治療によって、筋力の回復や日常生活の維持が可能となります。筋力低下や原因不明のだるさ、息切れ、湿疹などが気になる場合には、早めに専門医へ相談することが大切です。
シェーグレン病 Sjögren Disease (SjD)
シェーグレン病(2025年にシェーグレン症候群から名称がシェーグレン病に変更になりました)は、体を守るはずの免疫の働きが乱れ、涙や唾液をつくる場所に炎症が起こる病気です。そのため、目や口が乾きやすくなることが代表的な症状として知られています。しかし実際には、乾燥症状だけにとどまらず、全身にさまざまな症状が現れる可能性がある病気です。
この病気では、涙や唾液が減ることで、目がゴロゴロする、目が疲れやすい、口が渇いて食事がしにくい、話しづらい、むし歯が増えやすいといった症状が出ます。さらに、強いだるさ、関節の痛み、微熱などが続くこともあり、「年のせい」「疲れのせい」と見過ごされてしまうことがあります。
シェーグレン病の重要な特徴は、目や口だけでなく、肺、腎臓、甲状腺、下垂体、神経、皮膚など、全身の臓器に影響が及ぶことがある点です。また、多くの膠原病に合併して出現することがあります。息切れ、しびれ、皮疹、腎臓の異常などがみられることもあり、乾燥症状が軽くても、内臓の病変が進んでいる場合があります。そのため、局所の症状だけで判断せず、全身を丁寧に評価することが大切です。
診断では、症状の経過を詳しく聞き取ったうえで、血液検査、目や口の検査、唾液腺シンチなどの画像検査などを組み合わせて行います。近年では、血液中の特徴的な抗体の検査が診断の助けとなり、早期に病気を見つけられるようになってきました。
治療は、症状や臓器の状態に応じて行われます。目や口の乾燥に対しては、人工涙液や口の中を潤す治療を行い、生活のしづらさを軽減します。一方で、関節や内臓に炎症が及んでいる場合には、グルココルチコイド(ステロイド)や免疫抑制剤を用いて、病気の進行を抑えます。必要に応じて、より新しい治療薬が選択されることもあります。
シェーグレン病は、長い経過でつきあっていく病気ですが、適切な治療と定期的な経過観察によって、症状をコントロールしながら日常生活を送ることが可能です。目や口の乾きが続く場合や、原因のはっきりしないだるさ、関節痛や湿疹がある場合には、早めに専門医へ相談することが大切です。
ANCA関連血管炎 ANCA-associated Vasculitis (AAV)
ANCA関連血管炎の中には
- 顕微鏡的多発血管炎(MPA)
- 多発血管炎性肉芽腫症(GPA)
- 好酸球性多発血管炎性肉芽腫症(EGPA)
の3つの疾患があります。
顕微鏡的多発血管炎 Microscopic Polyangiitis(MPA)
多発血管炎性肉芽腫症 Granulomatosis with Polyangiitis(GPA)
顕微鏡的多発血管炎(MPA)と多発血管炎性肉芽腫症(GPA)は、体の中の細い血管に炎症が起こる病気です。血管は全身に張り巡らされているため、これらの病気では腎臓や肺をはじめ、耳や鼻、神経、皮膚など、さまざまな臓器に障害が起こることがあります。日本では特にMPAの患者さんが多く、高齢の方に発症しやすいことが特徴です。
MPAでは、腎臓や肺の血管が傷つきやすく、血尿や蛋白尿、腎機能の低下、息切れや咳、血痰などがみられることがあります。一方、GPAでは、鼻や耳、副鼻腔の症状に加え、肺や腎臓にも炎症が広がることがあります。これらの症状は、かぜや別の病気と見分けがつきにくい場合もあり、診断が遅れることがあります。風邪や花粉症と思っていた症状がなかなか治らない場合、これらの疾患を想定して、専門医へ受診する必要があります。
これらの病気では、免疫の仕組みが乱れ、本来は体を守るはずの白血球、特にばい菌を倒す好中球が過剰に働いてしまいます。その結果、血管の内側が傷つき、出血や臓器の働きの低下につながります。炎症が強い状態が続くと、腎不全や呼吸不全など、命に関わる状態になることもあるため、早期の治療がとても重要です。特に、急速進行性糸球体腎炎、急速進行性間質性肺疾患、といった、発症から数日で急激に進行し、腎臓や肺の機能が廃絶する極めて進行の早い病状をひきおこすことがあります。こういった患者さんが救命されるために、より早期の専門医受診が望まれます。
治療は、まず強い炎症を抑えて病気を落ち着かせることが目標になります。これまで、グルココルチコイド(ステロイド)は治療の中心として使われてきましたが、長期間の使用によって感染症にかかりやすくなったり、糖尿病や骨折のリスクが高まったり、様々な副作用が出現することが問題でした。
近年では、こうした副作用を減らしながら病気をコントロールするための新しい治療薬(分子標的薬)が登場しています。その一つがアバコパンです。この薬は、原因となっている好中球と呼ばれる白血球が活性化するために必要な因子(C5a)を抑えることで、炎症を鎮静化させます。従来、グルココルチコイドを中心に据えて治療を行っていましたが、アバコパンの登場で、グルココルチコイドを想起に、かつ、できるだけ早く減らしながら治療をすることが可能となりました。大規模な臨床試験では、病気の再発を抑えつつ、生活への負担を軽くできる可能性が示されています。
MPAやGPAは、早く診断され、専門的な治療を受けることができれば、病気の経過や生活の質を大きく改善することが可能な病気です。原因のはっきりしない体調不良や、腎臓・肺の異常を指摘された場合、また、湿疹や痺れが出現した場合には、早めに専門医へ相談することが大切です。
好酸球性多発血管炎性肉芽腫症 Eosinophilic Granulomatosis with Polyangiitis(EGPA)
好酸球性多発血管炎性肉芽腫症(EGPA)は、血管に炎症が起こる「血管炎」の一種で、好酸球という白血球の1種類が劇的に増加し、悪さをします。喘息や鼻炎などのアレルギー症状に加え、全身のさまざまな臓器に障害を起こす病気です。特に、鼻・耳の症状、喘息、しびれが同時にみられる場合は注意が必要です。しびれが出ている場合、病気がある程度進行している可能性があります。
EGPAはANCA関連血管炎に分類されますが、患者さんによってANCAが陽性の場合と陰性の場合があります。ANCA陽性の方では腎臓や神経の障害など「血管炎」の症状が出やすく、ANCA陰性の方では心臓や消化管など「好酸球」による炎症が目立ちやすい傾向があります。ただし、実際には両者がはっきり分かれるわけではなく、多くの患者さんで両方の特徴が重なってみられます。
EGPAの発症や悪化には「好酸球」という白血球の一種が深く関与しています。好酸球は本来、寄生虫への防御などに役立つ細胞ですが、過剰に増えたり活性化したりすると、血管や臓器を傷つけてしまいます。IL-5という因子が、好酸球の増殖・寿命の延長に関与しています。EGPAの患者さんでは、このIL-5が過剰に産生されていることが知られています。
従来の治療では、まずグルココルチコイドを用いて炎症を抑えますが、長期間の使用は感染症や生活習慣病などの副作用につながります。そのため、近年ではIL-5の働きを抑える薬が重要になっています。これらの薬は好酸球を減らすことで病気を鎮静化し、再発を防ぎ、さらに、グルココルチコイドを減らす助けになります。生命を脅かすような重要な臓器に病変がおよんでいる場合には、免疫抑制剤を併用して治療を行います。治療の目標は、寛解状態を保ち、再発を防ぎ、グルココルチコイドを減量、中止することです。最終的には、患者さんの生活の質(QOL)を改善し、疾患のない方と同様の寿命を全うすることです。
EGPAは早期に診断し、病態に応じた適切な治療を行うことが非常に大切な病気ですが、発症から確定診断まで非常に長期間かかってしまう場合が少なくありません。喘息や鼻の症状が長く続き、さらに全身症状が加わってきた場合には、専門医に相談することが重要です。
肺高血圧症 Pulmonary Hypertension (PH)
肺高血圧症とは、心臓から肺へ血液を送る血管(肺動脈)に強い負担がかかり、肺動脈の壁が分厚くなり、血液の通りが悪くなる病気です。その結果、肺へうまく血液が遅れず、十分な酸素交換ができなくなり、息切れや動悸、疲れやすさ、むくみ、進行すると失神などの症状が現れます。悪化すると心臓に大きな負担がかかり、日常生活に大きな影響を及ぼすことがあります。
肺高血圧症はその原因により下記の通り5つのタイプにグループが分かれています。
1群 肺動脈性肺高血圧症…肺動脈そのものに異常がある場合
2群 左心疾患に伴う肺高血圧症…左心房、左心室の異常による場合
3群 肺疾患に伴う肺高血圧症…肺に異常がある場合
4群 慢性血栓塞栓性肺高血圧症…肺動脈にできた血栓による場合
5群 その他の原因による場合
肺高血圧症は、高齢の方を中心に増加しており、心臓や肺の病気、膠原病など、さまざまな病気に合併して起こることがあります。特に膠原病に関連する肺高血圧症(1群に相当)では、血管の炎症や免疫の異常が背景にあり、肺の血管が徐々に硬く、狭くなっていくことが特徴です。
診断では、息切れや疲労感といった症状に加え、心電図、胸部レントゲン、心臓超音波検査、血液検査などを行い、肺高血圧症が疑われますと、さらなる精密検査のために、肺の血流の異常を確認する肺換気血流シンチなどが行われます。ただし、肺高血圧症の確定診断には、必ず、心臓カテーテル検査(右心カテーテル検査)を行う必要があります(右心カテーテル検査以外の検査では、肺高血圧症らしい、ということは判断できますが、確定診断は決してできません)。
右心カテーテル検査では、肺動脈の血圧や血流の抵抗を直接測定します。近年、診断基準が見直され、安静時の平均肺動脈圧が20mmHgを超える場合に、肺高血圧症と診断されるようになりました。従来はこの基準が25mmHgに設定されておりましたが、基準を引き下げることにより、これまでより早い段階で病気を見つけ、治療を始めることが可能になっています。
治療では、肺の血管を拡げ、心臓への負担を軽くする薬を中心に使用します。従来の治療薬は下記の通り、大きく3つの系統に分けられます。
- エンドセリン系 血管を収縮させる物質(エンドセリン)の働きを抑える薬
- NO系 血管を広げる作用をもつ一酸化窒素(NO)系の薬
- プロスタサイクリン系 血管を拡張し血流を改善する薬
患者さんの状態に応じて、これらを同時に併用する治療や、効果を見ながら順番に追加していく治療が行われます。
さらに近年では、肺の血管が硬くなり狭くなる「血管のリモデリング」という根本的な仕組みに作用する、新しい生物学的製剤(Bio製剤)が登場しました。それがソタテルセプトという注射薬です。この治療薬は、アクチビンという因子を阻害する、従来の薬とは異なる新しい働きで病態にアプローチし、これまで十分な効果が得られなかった患者さんにも新たな治療の選択肢をもたらしています。
肺高血圧症は診断のみならず、その治療薬の特殊性から、非常に高度な専門性を要する病気であり、日本国内でも専門的に診療できる医療機関は限られています。当院は、県内でも肺高血圧症の診療経験が豊富な施設の一つであり、多くの患者さんを継続的に診療しています。早期診断と適切な専門治療によって、生活の質を保ちながら病気と向き合うことが可能です。息切れや疲れやすさが気になる場合は、早めに専門医へご相談ください。
随時更新予定
おかだ ひでゆき
岡田 英之
| 役職 |
|
|---|---|
| 認定資格 |
|
いしづか たつお
石塚 達夫
| 役職 |
|
|---|
いけだ たかひで
池田 貴英
| 役職 |
|
|---|
もり ひろよし
森 啓悦
| 役職 |
|
|---|
外来担当医表
リウマチ専門医による初診枠
午前
| 月 | 火 | 水 | 木 | 金 | |
|---|---|---|---|---|---|
| 1診 | 石塚達夫(外部) | ー | 池田貴英(外部) | 森啓悦(外部) | ー |
| 2診 | 岡田英之 | 岡田英之 | ー | ー | ー |
午後
| 月 | 火 | 水 | 木 | 金 | |
|---|---|---|---|---|---|
| 1診 | ー | ー | ー | ー | ー |
| 2診 | 岡田英之 | 岡田英之 | ー | ー | ー |
(2026年4月現在)
診療実績
総合診療科、膠原病・リウマチ内科専門外来の主だった診療疾患と担当患者数
(2025年12月現在)
総合診療科、膠原病・リウマチ内科専門外来に通院中の難病所持者数
(2025年12月現在)
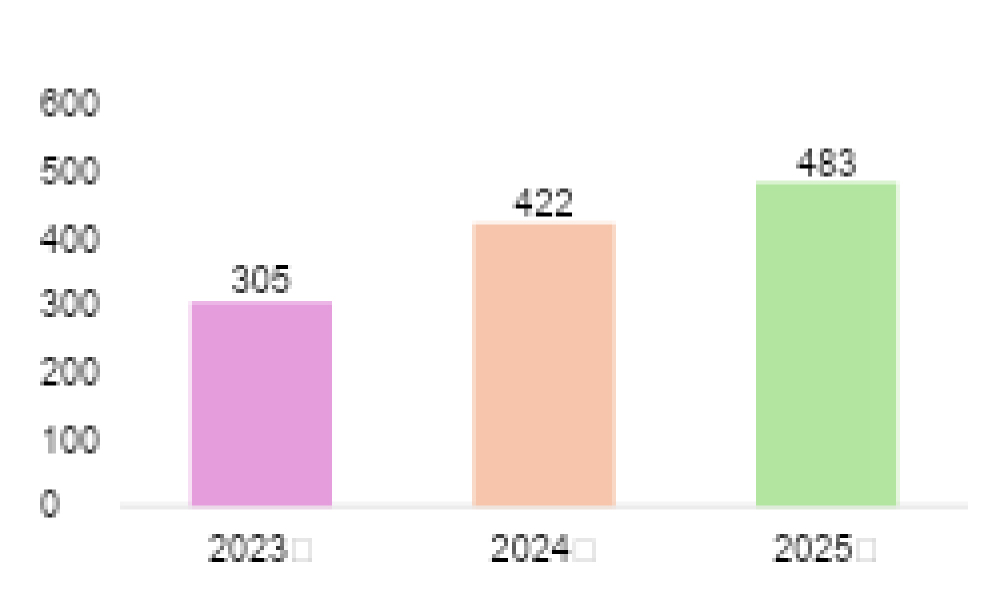
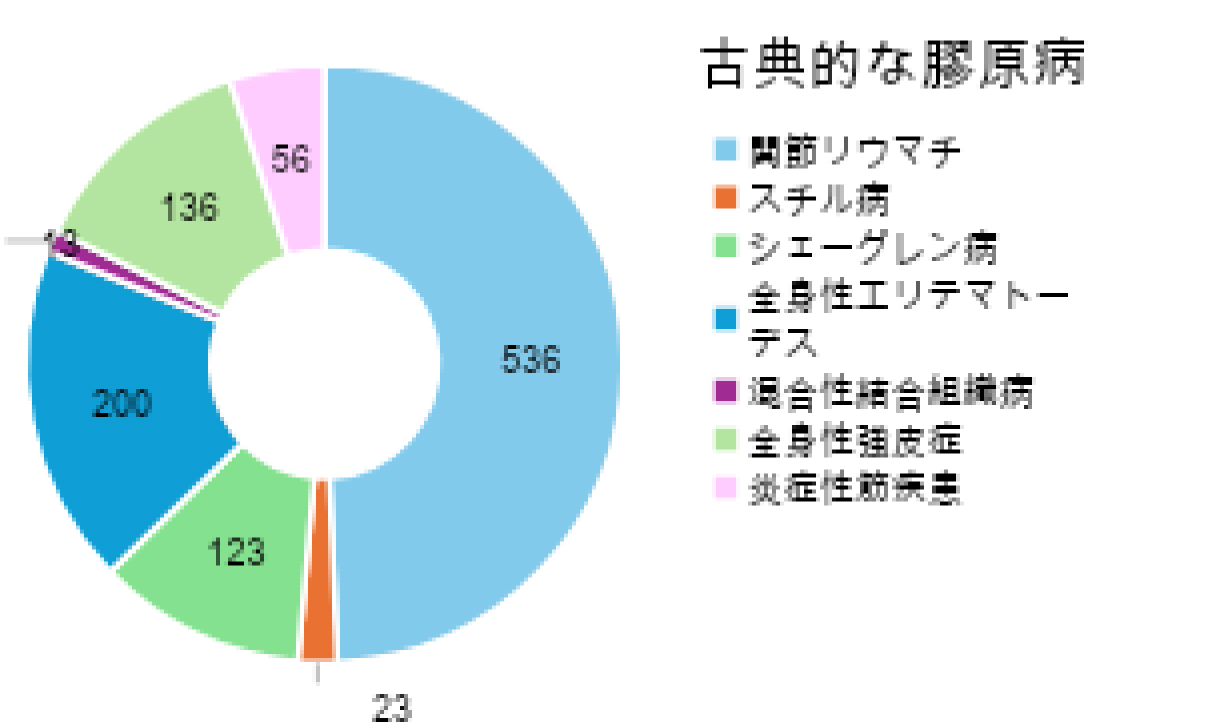
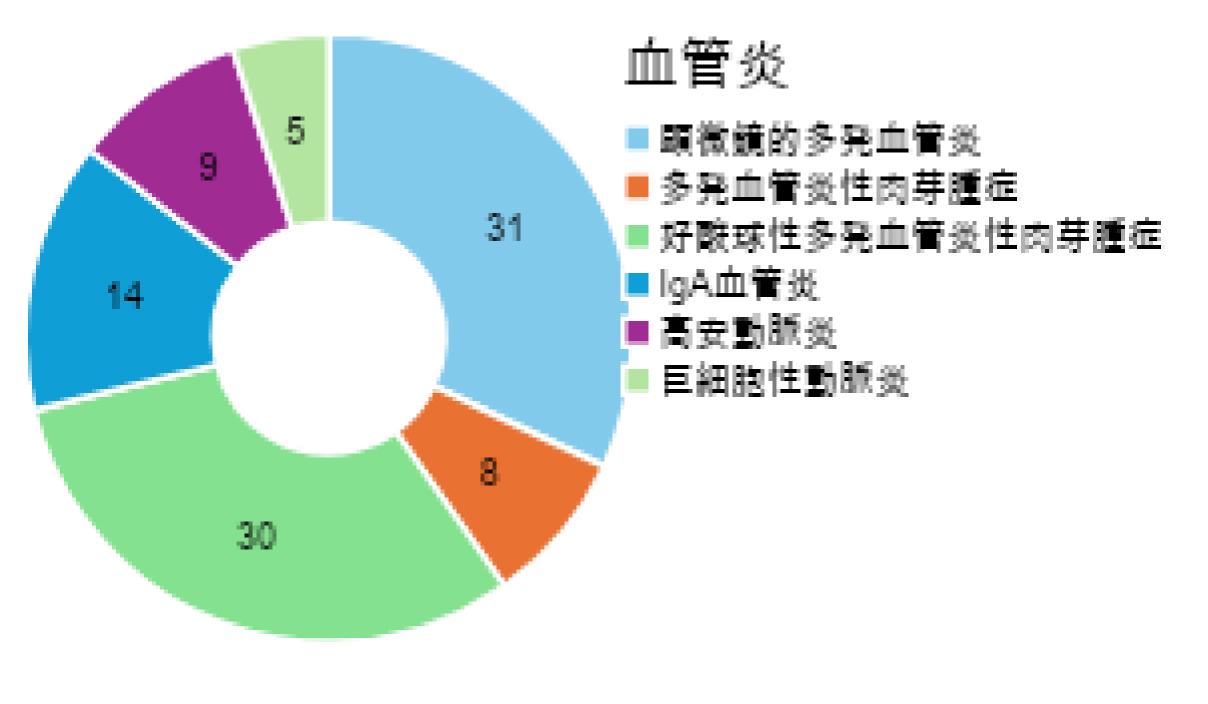
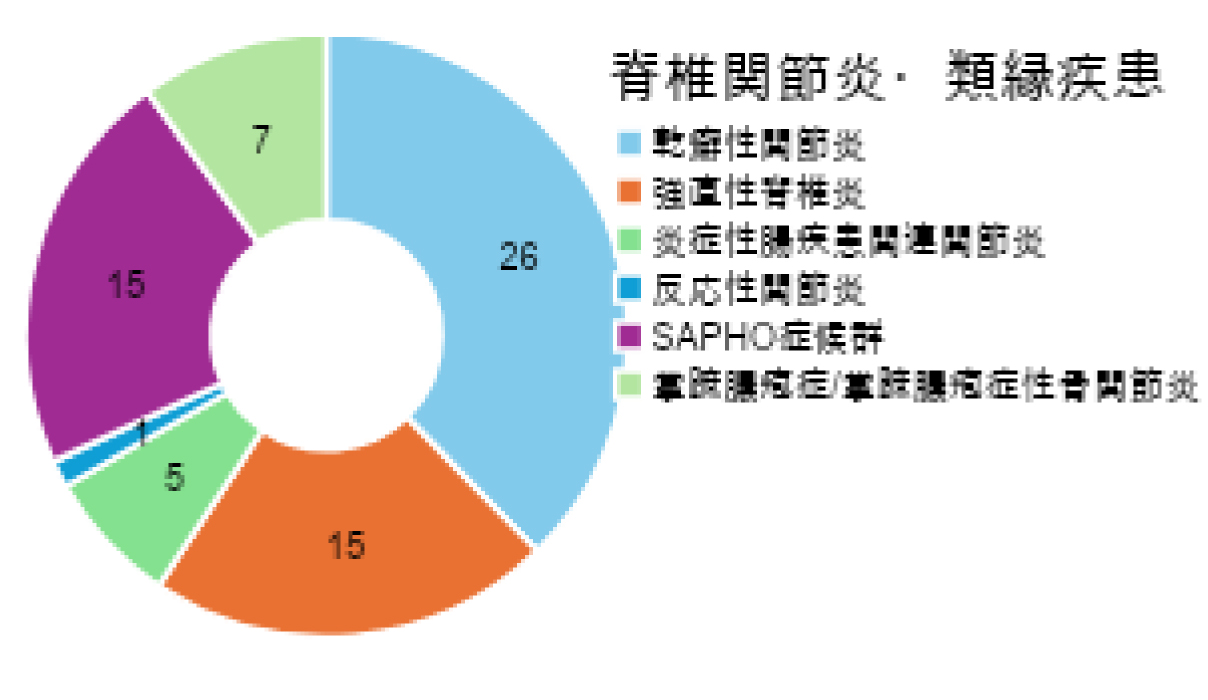
総合診療科、膠原病・リウマチ内科専門外来の主だった診療疾患と担当患者数
(2025年12月現在)
| 疾患 | 患者数 |
|---|---|
| 関節リウマチ | 536 |
| スチル病 | 23 |
| シェーグレン病 | 123 |
| 全身性エリテマトーデス | 200 |
| 混合性結合組織病 | 13 |
| 全身性強皮症 | 136 |
| 炎症性筋疾患 | 56 |
| 顕微鏡的多発血管炎 | 31 |
| 多発血管炎性肉芽腫症 | 8 |
| 好酸球性多発血管炎性肉芽腫症 | 30 |
| IgA血管炎 | 14 |
| 高安動脈炎 | 9 |
| 巨細胞性動脈炎 | 5 |
| リウマチ性多発筋痛症 | 61 |
| RS3PE症候群 | 4 |
| 乾癬性関節炎 | 26 |
| 強直性脊椎炎 | 15 |
| 炎症性腸疾患関連関節炎 | 5 |
| 反応性関節炎 | 1 |
| SAPHO症候群 | 15 |
| 掌蹠膿疱症/掌蹠膿疱症性骨関節炎 | 7 |
| ベーチェット病 | 25 |
| IgG4関連疾患 | 36 |
| サルコイドーシス | 24 |
| 線維筋痛症 | 5 |
| 家族性地中海熱 | 5 |
| キャッスルマン病 | 2 |
| クロンカイトカナダ症候群 | 2 |
| 原田病 | 1 |
| 肺高血圧症 | 23 |
常時スタッフを募集しています!










