診療紹介
がんに対する放射線治療の進歩は目覚しいものがあり、比較的早期のがんであれば、手術に匹敵する治療成績が得られています。放射線治療の最大の利点は臓器の機能や形態の温存で、QOL重視の風潮の中でその重要性が高まってきました。また、わが国では人口の高齢化に伴い、今後高齢者を中心としたがんの患者数が増えることが予想されますが、高齢者のがん治療においては手術や抗がん剤などの治療に比べてより簡便に行えて侵襲の少ない放射線治療が行われることが多くなっています。
ただ欧米ではがん患者の50%近くに放射線治療が行われていますが、我が国は先進的な施設でも30%程度で、平均すると25%程度に行われているに過ぎない現状があります。この状況を改善して行くために、岐阜県総合医療センターでは2024年に、安全で精度の高い放射線治療を推進すべく、高精度放射線治療部門を含む新棟を稼働させました。2024年5月にRadixact(ラディザクト)X9の稼動を開始、2024年10月にはVesa(バーサ)HDを、2025年5月にはCyberKnife(サイバーナイフ)S7を稼動し、ようやく新たに装備した治療装置がフル稼動となりました。
①稼働状況の遷移
| 年度 | 総数 | 1/31まで | 脳定位 | 体幹部定位 | IMRT | 高精度 | 高精度(%) |
|---|---|---|---|---|---|---|---|
| 2016年度 | 433 | 354 | 36 | 11 | 6 | 53 | 12.20% |
| 2017年度 | 493 | 418 | 47 | 12 | 31 | 90 | 18.30% |
| 2018年度 | 543 | 454 | 34 | 19 | 62 | 115 | 18.30% |
| 2019年度 | 589 | 496 | 58 | 36 | 50 | 144 | 24.40% |
| 2020年度 | 581 | 483 | 30 | 32 | 61 | 123 | 21.20% |
| 2021年度 | 534 | 421 | 48 | 35 | 53 | 136 | 25.50% |
| 2022年度 | 508 | 430 | 37 | 44 | 57 | 138 | 27.20% |
| 2023年度 | 507 | 434 | 52 | 41 | 79 | 172 | 33.90% |
| 2024年度 | 564 | 488 | 62 | 48 | 161 | 271 | 48.00% |
| 2025年度 | 553 | 464 | 43 | 70 | 167 | 280 | 50.60% |
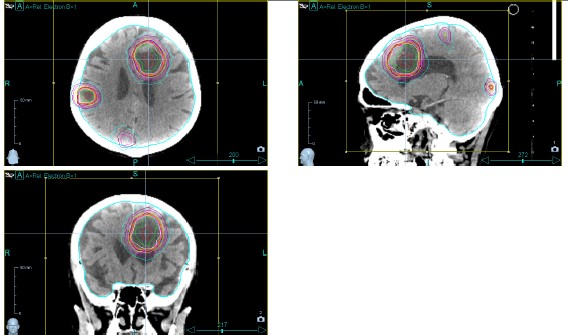
この10年間の稼働状況を表に示しますが、定位放射線治療や強度変調放射線治療という高精度の放射線治療が治療件数の50%を超えるような状況が達成できています。この中で脳腫瘍(転移も含む)への定位照射は件数としては減少していますが、CyberKnifeの特徴として10カ所程度の多発病変であれば1回の治療ですべての病変を制御することが可能になりました。脳転移では多発病変を来すことが希ではありません。2024年度までは1カ所ずつ定位照射を行わざるを得ない状況で結果として治療の件数は多くなっていました。下段に示した治療例は8カ所の脳転移を1回の照射で行ったもので、まもなく1年を経過しますが、脳転移は制御され、原発病巣(肺癌)に対する薬物療法が継続されています。治療の件数としては前年比20件近くの減少となりますが、治療した病変の数は前年比で倍近くになっています。
②当院における放射線治療システムの紹介
放射線治療装置① Radixact(ラディザクト)X9
- アメリカ合衆国アキュレイ社の強度変調放射線治療(IMRT)に特化したリニアックです。
- IMRTとはがん病巣に集中的に放射線を照射するだけでなく、病巣の近傍の臓器への線量を可能な限り低下させ、主に進行癌に対して晩期有害事象(後遺症)の少ない、根治的放射線治療を実現する治療システムです。
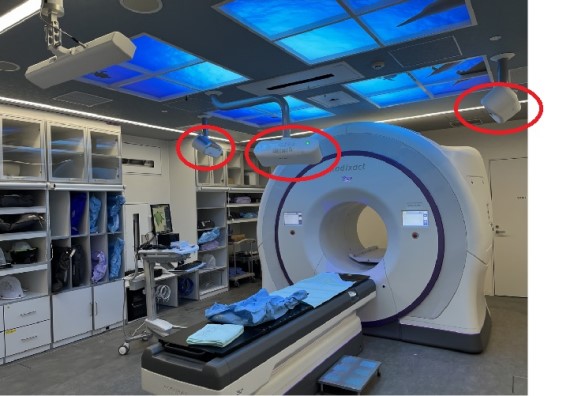
Radixactと併設された3組のVitalHold (赤丸)
- 本システムには、VitalHold(バイタルホールド)という、これまでの放射線治療では体表面にマークをつけて、そのポイントに照射の位置を合わせ込んで照射をする方法をとっていましたが、VitalHoldでは体表面の輪郭を可視光で画像化して、ポイントでの位置あわせから、より正確な位置合わせが実現できる面での位置合わせができるようになりました。このシステムでは照射中も体表面の画像をモニターできますので、予期せぬ患者様の動きが発生した場合はシステムの作動を自動停止させる機構も備えています。(体表面画像誘導放射線治療システム:SGRTシステム)
放射線治療装置② Versa(バーサ)HD
- スウェーデンのエレクタ製で特にヨーロッパで広く運用されている、一般的な放射線治療から、高精度放射線治療までに対応できるリニアックのフラグシップモデルになる装置です。
- 閉所恐怖症の患者様の場合、RadixactでのIMRTの施行が困難となる場合に本装置での回転型のIMRTであるVMATが威力を発揮します。
- CyberKnifeでの定位照射が困難な場合(追尾が困難な腫瘍)には本装置で定位照射を行います。
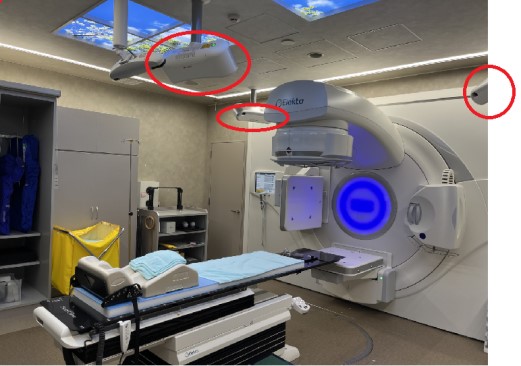
VersaHDと併設された3組のCatalyst(赤丸)
- 本システムでは、Catalyst(カタリスト)HDというSGRTシステムが併設されています。機能も、構造もVitalHoldと全く同じものになります。両装置ともにアメリカ合衆国のC-Rad(シーラド)社製のシステムで、Catalystがオリジナルのシステムで、Radixact用に改造されたものがVitalHoldとなったおり、結果としてはRadixactでもVersaHDでも同じシステムでの運用となりますので、装置にかかわらず患者様の治療開始までの位置合わせ等の運用は同じになり、治療までのすべてのプロセスを共有化した流れの中で進めることが可能になっています。
放射線治療装置③ CyberKnife(サイバーナイフ)S7
- Radixactと同じアメリカ合衆国アキュレイ社製の定位放射線治療に特化したリニアックになります。
- 頭蓋内病変においては、国内で最も普及しているガンマナイフと遜色ない治療が実現できるだけでなく、体幹部の腫瘍にも対応が可能となっています。
- 微細な病変にピンポイントの照射が実現できるだけでなく、Radixactで養われたIMRTの手法も併せて運用できることから、重要臓器を確実に保護しての治療が実現できるだけでなく、特に多発の脳転移の場合に病巣以外に過線量にならないで1回の治療での照射が可能となりました。そのために当院では前年までに比し(1部位毎の照射であった)、治療件数は減少しましたが、扱った病変の数は前年比50%増になっています。
- 体幹部の腫瘍では腫瘍を追尾しての照射になりますので、治療中患者様は安静臥位をとっていただくのみで、呼吸を停止する必要がないために、病巣の追尾ができる場合は、特に高齢の患者様にとって負担の少ない治療になります。
- 病巣の追尾については、肺の病変でCyberKnifeシステムで病変が検知できる場合は特別な処置を行うことなく、追尾照射が実現できます。
- それ以外では金属(主に金)マーカを体内の病変の近傍に留置してそのマーカを追尾しての照射となります。
- 金属マーカの留置には短期間の入院しての処置が必要にはなりますが、大きな負担となることはありません。
- 入院しての処置を希望されない場合は、CyberKnifeではなく、VersaHDで治療をしていただく場合もあります。
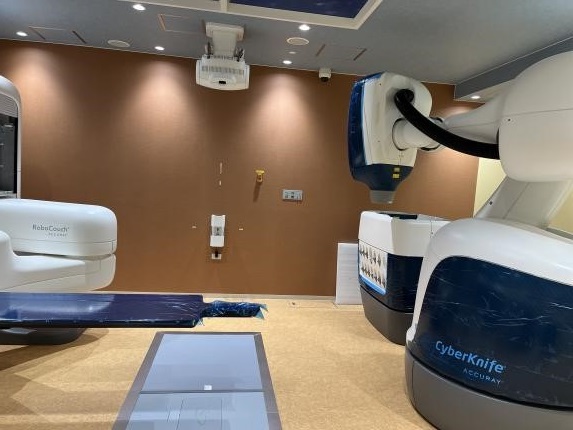
CyberKnife S7
CTシミュレータシステム(放射線治療計画CT) Somatom X.cite
- ドイツ、シーメンス社製のCT装置ですが、CT寝台を放射線治療の基準に合致する強度のもの変更した上に、放射線治療の計画に不可避な様々な機能を有する、放射線治療計画に特化したCT装置となっています。
- CyberKnifeでの動体追尾照射の計画には呼吸による腫瘍、場合によっては金属マーカの動きを精密にモニターする必要があり、そのための大切な機能としての4D-CTがあります。
- また、4D-CTを取得する際の呼吸による体表面の動きをモニターするための、C-rad社Catalystの姉妹品となるSentinel(センチネル)-4Dと言う機能も併設しています。
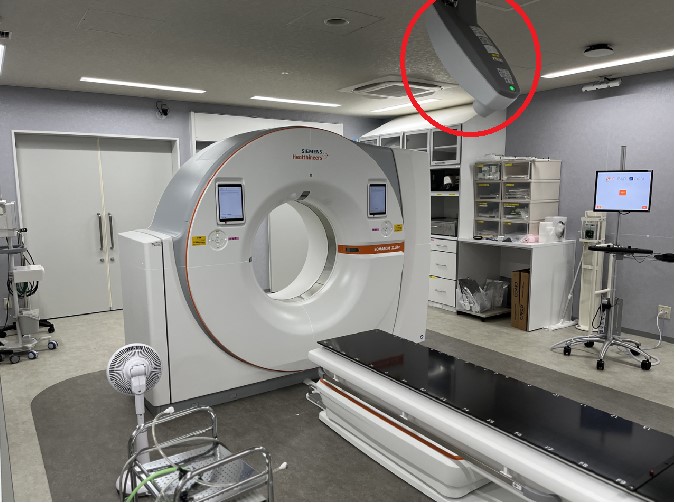
Somatom X.citeと併設されたSentinal-4D(赤丸)
放射線治療部門システム MOSAIQ-OIS
- スウェーデンのエレクタ製のシステムです。放射線治療に関する臨床データ、医事データのみならず、放射線治療計画に関する様々なプロセスも統合的に管理し、なお毎回の治療の際の位置合わせ(IGRT)の画像もすべて管理、参照が実現できる統合的なシステムです。
放射線治療計画システム
- ここに紹介した3台の装置での、治療に特化したシステムを1つのブースに設置して、高精度の治療を有機的に提供できるように対応しています。

放射線治療計画用ブース
③放射線治療に関わるスタッフ
- 放射線腫瘍医:常勤 2名、非常勤 1名
- 診療放射線技師:配置 18名(実働 11名)
うち 放射線治療専門技師 3名
医学放射線物理士 3名
放射線治療品質管理士 3名 - 看護師:認定看護師 1名、他常勤 1名
かじうら ゆういち
梶浦 雄一
| 役職 |
|
|---|

まきた ちよこ
牧田 智誉子
| 役職 |
|
|---|
外来担当医表
| 月曜日 | 火曜日 | 水曜日 | 木曜日 | 金曜日 | ||
|---|---|---|---|---|---|---|
| 1診 | 午前 | 梶浦雄一 (初診・再診) |
梶浦雄一 (初診・再診) |
梶浦雄一 (初診・再診) |
梶浦雄一 (初診・再診) |
梶浦雄一 (初診・再診) |
| 午後 | 梶浦雄一 (初診・再診) |
梶浦雄一 (初診・再診) |
梶浦雄一 (初診・再診) |
梶浦雄一 (初診・再診) |
梶浦雄一 (初診・再診) |
|
| 3診 | 午前 | 牧田智誉子 (初診・再診) |
牧田智誉子 (初診・再診) |
牧田智誉子 (初診・再診) |
牧田智誉子 (初診・再診) |
牧田智誉子 (初診・再診) |
| 午後 | 牧田智誉子 (初診・再診) |
牧田智誉子 (初診・再診) |
牧田智誉子 (初診・再診) |
牧田智誉子 (初診・再診) |
牧田智誉子 (初診・再診) |
|
診療実績
コロナ感染の影響で、早期にがんの診断に至らす、十分な放射線治療が提供できない時期まだ継続しています。照射中の患者様の周囲にも感染される方がみられ、一定期間照射を中断せざるを得ない状況も時には発生しています。放射線治療業務そのものが中断しないように細心の注意を払って日々の業務に勤めています。
| 2019年度 | 2020年度 | 2021年度 | 2022年度 | 2023年度 | ||||||
|---|---|---|---|---|---|---|---|---|---|---|
| 脳 | 75 | 71 | 69 | 58 | 67 | |||||
| 原発 | 3 | 9 | 3 | 5 | 5 | |||||
| 転移 | 71 | 58 | 66 | 53 | 59 | |||||
| 頭蓋底 | 1 | 0 | 0 | 0 | 0 | |||||
| PCI | 0 | 4 | 2 | 2 | 3 | |||||
| うち定位 | 58 | 26 | 47 | 37 | 52 | |||||
| 頭頸部 | 27 | 29 | 32 | 29 | 48 | |||||
| うちIMRT | 8 | 7 | 7 | 13 | 13 | |||||
| 食道 | 14 | 8 | 15 | 9 | 16 | |||||
| 肺 | 77 | 58 | 57 | 52 | 54 | |||||
| うち定位 | 28 | 19 | 16 | 16 | 21 | |||||
| 乳腺 | 81 | 96 | 98 | 76 | 59 | |||||
| 温存手術後 | 60 | 59 | 52 | 41 | 27 | |||||
| 乳房切断後 | 18 | 35 | 41 | 29 | 32 | |||||
| 消化器(除食道) | 31 | 24 | 35 | 55 | 40 | |||||
| うち定位 | 5 | 9 | 16 | 22 | 18 | |||||
| 前立腺 | 55 | 66 | 51 | 42 | 62 | |||||
| うちIMRT | 49 | 55 | 43 | 38 | 60 | |||||
| 泌尿器その他 | 15 | 6 | 12 | 7 | 14 | |||||
| 女性生殖器 | 34 | 50 | 23 | 37 | 38 | |||||
| 造血器 | 15 | 14 | 23 | 10 | 11 | |||||
| 皮膚・軟部組織 | 6 | 3 | 4 | 10 | 2 | |||||
| 緩和照射 | 155 | 155 | 113 | 121 | 93 | |||||
| 非密封小線源 | 5 | 1 | 2 | 2 | 2 | |||||
| ラジウム | 5 | 1 | 2 | 2 | 2 | |||||
| ストロンチウム | 0 | 0 | 0 | 0 | 0 | |||||
| 合計 | 590 | 581 | 534 | 508 | 507 |









