
泌尿器科で行なう診療
泌尿器科は、腎臓、尿管、膀胱、尿道に至る尿路全体、精巣などの陰嚢内容、陰茎、前立腺といった男性生殖器に関する様々な疾患を取り扱う診療科です。血尿、尿路結石症などの尿路に由来する症状、尿意があっても十分な排尿が出来ない(残尿が多い)といった排尿・排出生涯や、尿意を感じても尿をためる事が出来ずに漏れる、蓄尿障害を自覚される方が多くお見えです。この様な下部尿路機能障害と呼ぶ様になりました。
これら尿路、排尿に携わる疾患の専門医として対応しております。
腎がん、膀胱がん、前立腺がん、精巣がんなどの悪性腫瘍をはじめ、高齢男性に多くみられる前立腺肥大症などの良性腫瘍、また腎・尿管結石などの尿路結石や、腎盂腎炎、膀胱炎などの感染症に対して、その診断から、手術を含めた治療まで行っています。
なかでも、がん治療に対しては地域の基幹病院としての役割を果たすため最新の医療情報の習得につとめ、手術療法を中心に、抗がん剤などの薬物療法、化学療法の最新情報を取得し、行なっています。放射線療法については、当センター放射線治療部と協力して放射線療法での根治を目指して治療体系を組み立てています。情報提供をしっかり行うことで、患者さんに信頼されるように努力しています。
当科には泌尿器科学会専門医が5名、日本治療認定機構がん治療認定医を取得している医師が2名在籍しています。薬剤の特性を考慮して治療を行っています。
泌尿器科受診・入院患者数の推移
当院は電子カルテを使用しています。キーボードを打ちながらの診察でお顔を拝見しつつという時間が少し短くなりますが、カルテ、レントゲン写真をご一緒に見ていただき、ご自身に関する情報、結果を隅から隅までつまびらかにお知りになることができます。
2024年(令和6年)の泌尿器科の1日平均入院患者20.5名です。当科で行う手術は腹腔鏡手術や内視鏡手術がほとんどです。その結果、手術の回復が早く、平均在院日数は7.4日となっています。合併症なく順調な術後の回復を図ることで、多くの患者さんに入院していただけるよう努力をしています。入院治療が必要な患者さんに適切な治療を行うためにも入院治療がひと段落した患者さんには通院治療やかかりつけ医にご紹介し、在宅療養に移行していただいております。
外来を受診なさる患者さんは1日平均で80.1人です。朝8時30分から夕方17時15分まで外来診療を行っておりますが、患者さんの数が多く、急患の対応もあるため診察までの待ち時間が長くなることもしばしばあります。
外来診療は2名で担当しています。1名は初診(初めて泌尿器科を受診された方を担当)、もう一人は再診を担当しています。
泌尿器科診療
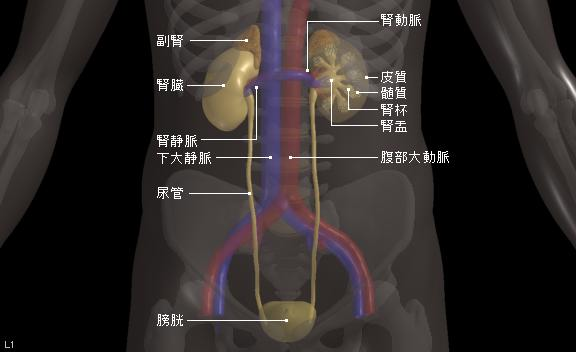
泌尿器科は、腎臓、尿管、膀胱、尿道に至る尿路全体、精巣などの陰嚢内容、陰茎、前立腺といった男性生殖器に関する様々な疾患を取り扱う診療科です。これらの臓器のある場所は「腹膜」という膜構造で仕切られ、胃腸や肝臓などの消化器臓器の背中側に存在する「後腹膜腔」に位置します。骨盤内では膀胱は直腸の前に位置しています。
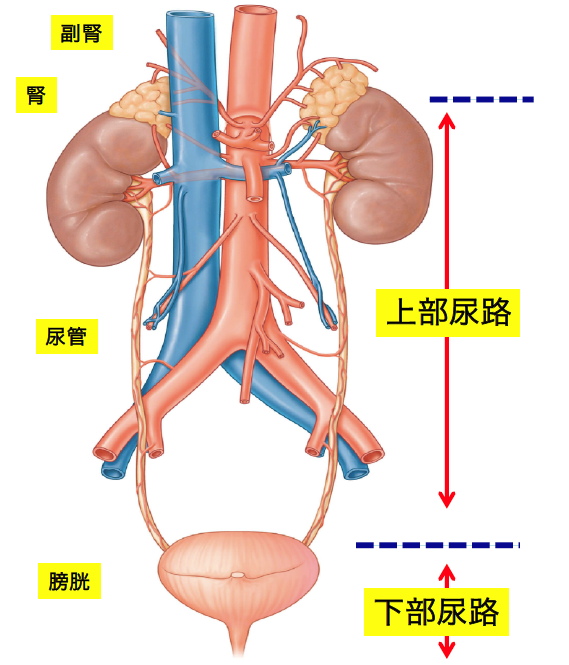
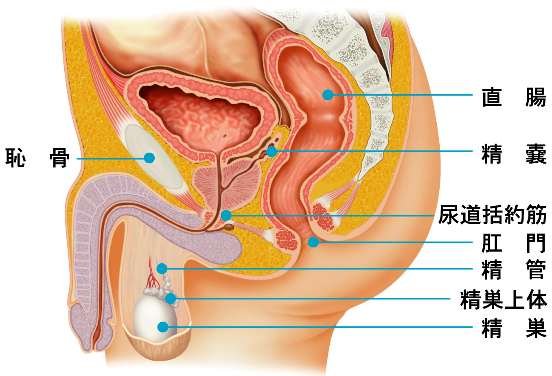
男性下部尿路
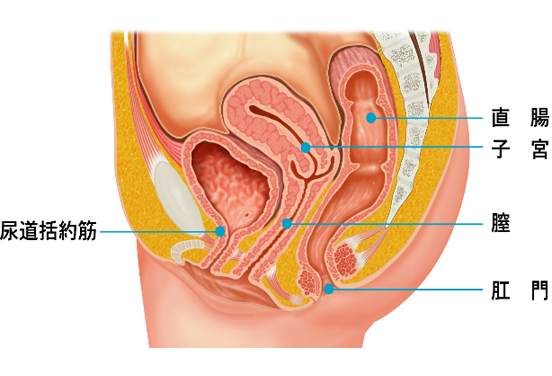
女性下部尿路
泌尿器科の治療対象疾患
泌尿器悪性腫瘍
腎がん、腎盂がん、尿管がん、膀胱がん、前立腺がん、精巣がん、陰茎がん、など、尿路・性器の悪性腫瘍の方が当院で治療を受けられる患者さんの半数以上を占めます。
がん治療に対しては地域の基幹病院としての役割を果たすため最新の医療情報の習得につとめ、手術療法を中心に、抗がん剤などの薬物療法、化学療法の最新情報を取得し、行なっています。また、入院負担を減らし、日常生活への影響を出来るだけ減らすため、外来化学療法を積極的に行っています。放射線療法については、当センター放射線治療部と協力して放射線療法での根治を目指して治療体系を組み立てています。
泌尿器科良性疾患
悪性腫瘍以外には、尿路結石症(腎結石、尿管結石、膀胱結石など)・尿路性器感染症(腎盂腎炎、膀胱炎、前立腺炎、精巣上体炎、尿道炎)・蓄尿障害や尿の排出障害となどの排尿機能障害(前立腺肥大症・膀胱頸部硬化症・神経因性膀胱機能障害・過活動膀胱)などの診断、治療に携わっています。
ご高齢のかたが多くなった最近では、尿路を侵入門戸として細菌が血液に侵入し全身の感染症そして複数の臓器障害を惹起する重篤な尿性敗血症という病態におちいり救急搬送される患者さんの治療に携わることが多くなりました。感染症に対する効果の素晴らしい抗菌剤が多く開発されてきていますが、すべての細菌に有効な薬剤はありません。また、日本では感染治療がない、初回感染症である患者さんの感染症起炎菌・原因菌が抗菌剤に対して薬剤耐性を示す場合も少なからずあります。
さらに、尿路性器感染症に対しては専門的な判断、治療が必要です。感染症治療のために、薬物療法に加えて、泌尿器科的な処置・手術が必須となる場合もあります。現在当科では日本化学療法学会 抗菌化学療法認定医が1名、ICD(Infection Control Doctor)が名勤務しています。重症感染症では感染症内科医師や院内ICT(感染症対策チーム)と協働し、泌尿器科医師全員で治療計画立案に携わっています。
なかの まさひろ
仲野 正博
| 役職 |
|
|---|---|
| 認定資格 |
|

たにぐち みつひろ
谷口 光宏
| 役職 |
|
|---|---|
| 認定資格 |
|

たかい まなぶ
髙井 学
| 役職 |
|
|---|---|
| 認定資格 |
|
ひしだ せいじ
菱田 勢始
| 役職 |
|
|---|---|
| 認定資格 |
|
ほんだ てつや
本多 哲也
| 役職 |
|
|---|
外来担当医表
| 月曜日 | 火曜日 | 水曜日 | 木曜日 | 金曜日 | ||
|---|---|---|---|---|---|---|
| 1診 | 午前 | 菱田勢始 (初診・再診) |
高井学 (初診・再診) |
本多哲也 (再診) |
谷口光宏 (初診・再診) |
仲野正博 (初診・再診) |
| 午後 | 菱田勢始 (再診) |
高井学 (再診) |
本多哲也 (再診) |
谷口光宏 (再診) |
仲野正博 (再診) |
|
| 2診 | 午前 | 高井学 (再診) |
谷口光宏 (再診) |
菱田勢始 (再診) |
仲野正博 (再診) |
本多哲也 (再診) |
| 午後 | 高井学 (再診) |
谷口光宏 (再診) |
菱田勢始 (再診) |
仲野正博 (再診) |
本多哲也 (再診) |
|
※病診予約は、赤字部分で可能です。
診療実績
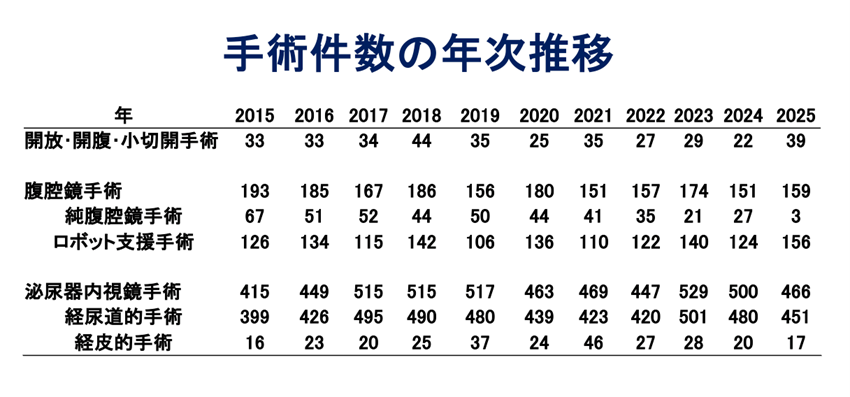
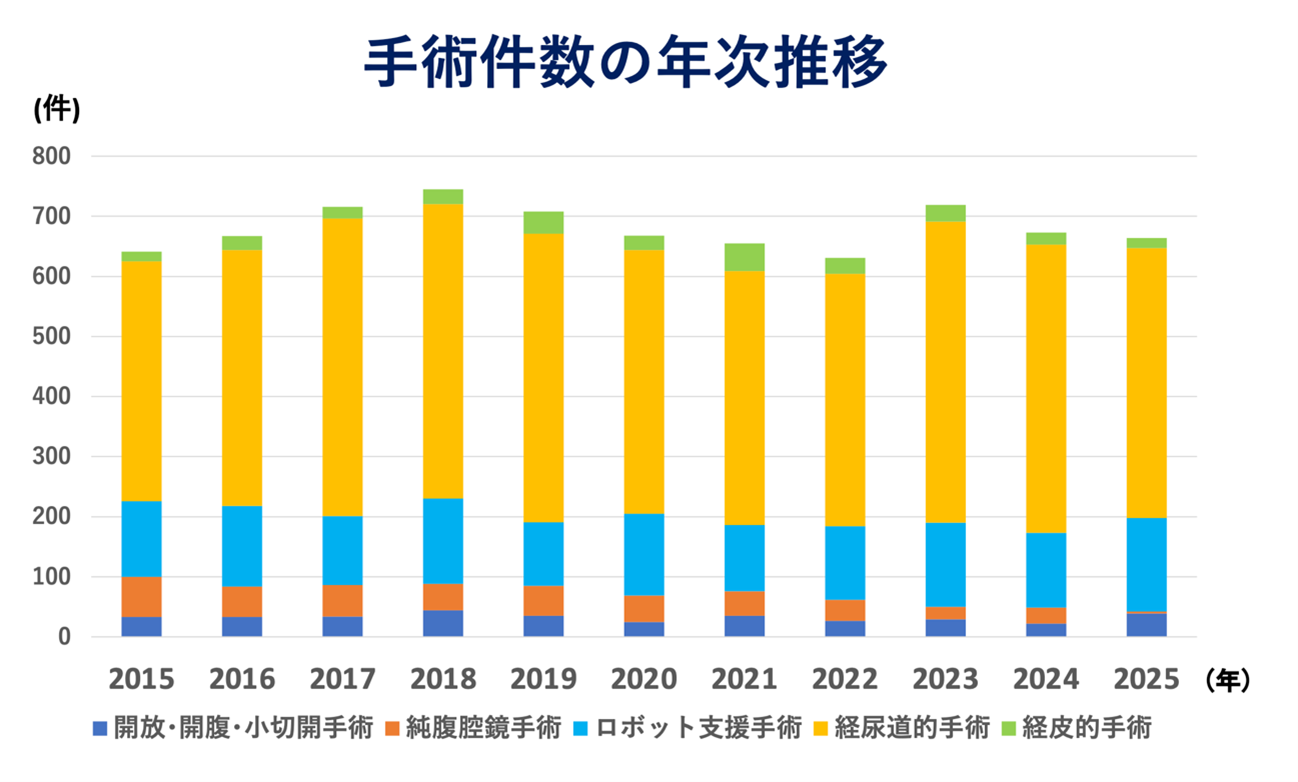
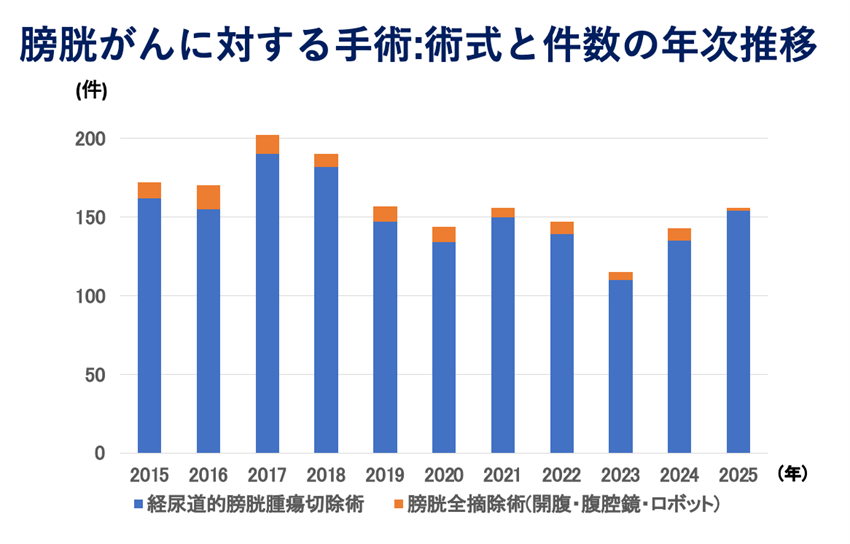
岐阜県総合医療センター泌尿器科の手術実績
内視鏡の機器が発達しており、内視鏡手術が多いのが泌尿器科手術の特徴です。尿路―腎・尿管・膀胱・尿道―に対して施行していた検査用の内視鏡機器を進歩させて治療、手術をおこなっているのがEndourology(泌尿器内視鏡手術)です。
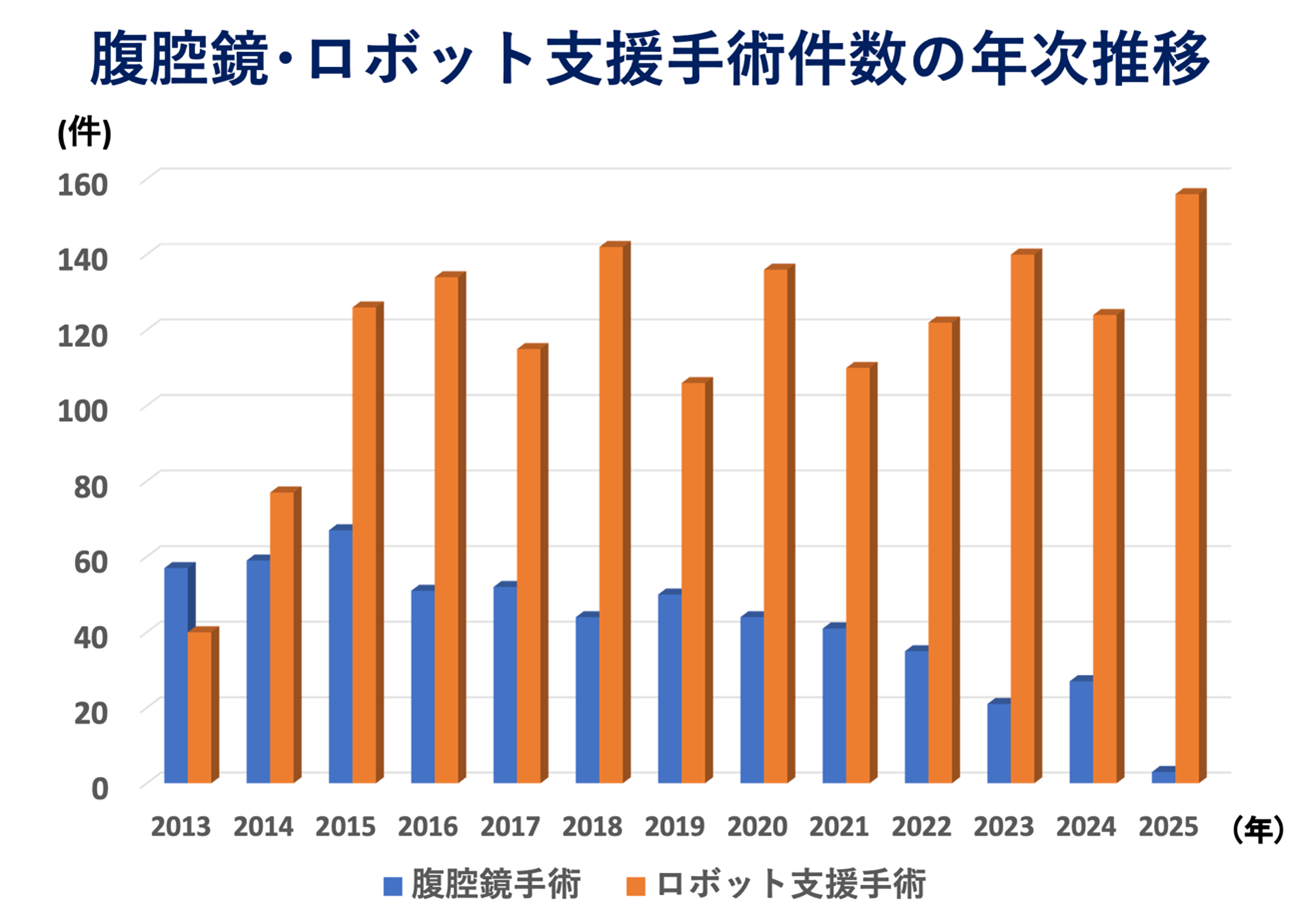
腹壁に小さな傷をもうけて、腹腔鏡観察下に専用の鉗子を用いて手術を行う腹腔鏡下手術が開発され普及してきました。2006年(平成18年)からは、腹腔鏡手術を積極的に行っております。さらにロボット支援手術を導入している現在では、90%以上が開腹しない手術となっています。
泌尿器科で施行している腹腔鏡手術について
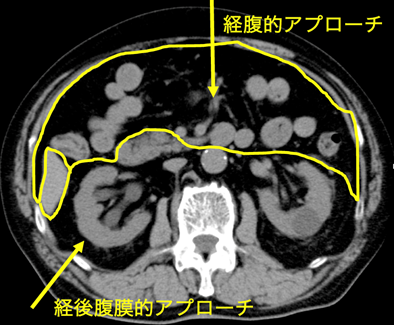
泌尿器科で扱う臓器は副腎、腎、尿管、膀胱、前立腺、尿道、精巣(睾丸)などです。これらの臓器のある場所は「腹膜」という膜構造で仕切られ、胃腸や肝臓などの消化器臓器の背中側「後腹膜腔」に位置します。
副腎や腎に対する手術は、直接背中側から目的の臓器に到達する方法(経後腹膜到達法)、「腹腔」と呼ばれる消化器臓器のある場所を経てそれらを除けながら後ろにある臓器に到達する方法があります(経腹到達法)。
腹部に3-4箇所小さな孔をあけ筒を挿入します。これをポートとよびます。経後腹膜到達法の場合、後腹膜腔を風船でふくらませ空間を作成した後、後腹膜腔を炭酸ガスでふくらませ内部がよく観察できるようにします。
ポートから腹腔鏡と手術器具を挿入します。腹腔鏡の映像をテレビモニターで見ながら手術を進めます。術野が拡大されてよく見えるので細かい操作が可能になります。
泌尿器科腹腔鏡の利点と欠点
利点
従来の開放(開腹)手術では腹壁の比較的大きな切開部から、広い視野の元に手術野全体を見ながら手術を行なうことができます。
大きな創部から幅の広い板状の道具を挿入して邪魔になる臓器を押さえて手術する範囲をよくみえるようにします。
また、突然の出血に対して直接手を入れて出血部を押さえることもできます。
しかし、泌尿器科で扱う腎、副腎、前立腺の手術では、執刀医以外の助手が執刀医と同じ良い視野を得ることが困難なこともまれではなく、今もさまざまな工夫がなされつつあります。また、腹壁の切開は皮膚、筋膜だけでなく筋肉そのものを切断することもあり、術後の疼痛や体動制限の原因となることもあります。
腹腔鏡・内視鏡手術の利点としては、内視鏡では肉眼では見ることのできない位置を観察できます。
また、肉眼で見るよりはるかに細かく観察することができます。手術道具も小さなものを使います。
手術操作が細かくなります。このため、出血量を少なくすることができます。
腹部の傷が小さく目立ちません。傷が小さいと術後の疼痛が緩和されます。
欠点
一方、ポートの位置が固定されているため、器具の方向が限定されます。手が使用できません。
従って、開放手術に比べて手術操作が制限されます。出血があったとき、比較的小量の出血でも視野が得られなくなります。
このため、開放手術に比べて安定しません。想定しえない出血が発生し、出血の管理が不可能な場合や、腹腔内臓器に損傷があったような場合は、通常の開放手術に切り替えるわけですから、安全性については開放手術より多少低いということになります。
岐阜県総合医療センター泌尿器科 腹腔鏡手術の実績
2006年(平成18年)からは、腹腔鏡手術を積極的に行ってきております。対象臓器、対象疾患、施行術式も増加してきています。
現在、当院には泌尿器腹腔鏡手術技術認定医は4名在籍しています。岐阜県の泌尿器腹腔鏡手術の基点病院の一つとして技術の向上、技術の伝達につとめています。
しかし、泌尿器科におけるロボット支援手術の保険適応術式が増えると共に、純粋な腹腔鏡手術の件数は減少してきています。
泌尿器科内視鏡手術支援機器使用手術
ロボット支援手術
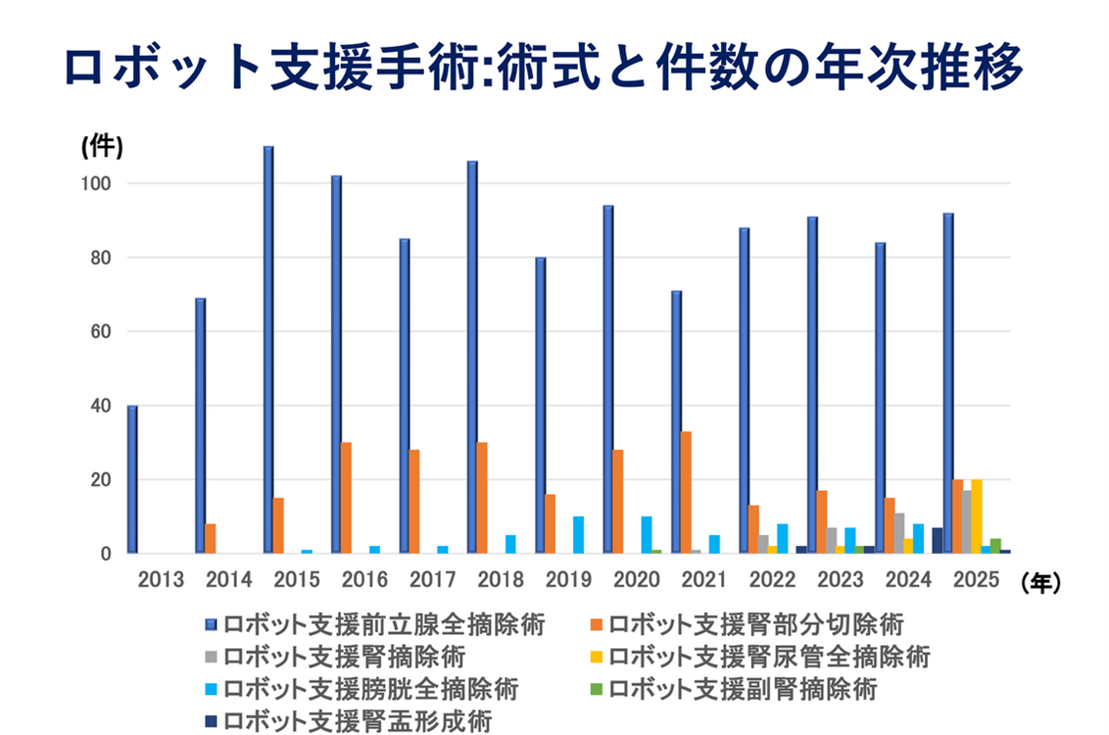
2013年(平成25年)3月からは、内視鏡手術用支援機器を用いた腹腔鏡下手術、いわゆる、ロボット腹腔鏡下手術を導入しました。前立腺がんに対するロボット支援腹腔鏡下前立腺悪性腫瘍手術は、岐阜県下で最多の経験を有しております。
2016年(平成28年)4月からは小径腎がんに対するロボット支援腹腔鏡下手術も、新たに保険診療の対象となりました。
さらに、2019年(平成30年)4月からは、進行膀胱がんに対するロボット支援腹腔鏡下膀胱全摘除術も保険診療の対象となりました。
当院では以前から小径腎がんに対するロボット支援腹腔鏡下手術と進行膀胱がんに対するロボット支援腹腔鏡下膀胱全摘除術に取り組んできました。
これらの実績が評価されて岐阜県より施設認定を受け、2018年(平成30年ロボット支援腹腔鏡下手術と膀胱がんに対するロボット支援腹腔鏡下手術が公的保険で行える病院となりました。
また、2020年(令和2年)4月より腎尿管の尿路再建手術(腎盂形成術)に対してのロボット支援下手術が公的保険で行える病院となりました。
2013年3月以来、ロボット支援手術の担い手はdaVinci Siでした。10年近く泌尿器科手術のみならず、外科領域の手術に貢献してくれました。
時代は移り変わり新規機種の開発導入が進んでおります。当院でも2023年1月から最新式の機種daVinci Xiに更新し、治療をおこなっております。
ロボット支援手術が、公的医療保険(社会保険・国民健康保険・後期高齢者医療保険)のもとで施行できる疾患・術式が増加しています。当院でも泌尿器科以外に、外科・消化器外科・呼吸器外科・婦人科でロボット支援手術をおこなっています。
ロボット手術件数の増加に伴い、2025年1月から当院では、daVinci Xi 2台体制となりました。ロボット2台体制となり、更にロボット支援手術の件数が増加してきております。
泌尿器科では従来の腹腔鏡手術は激減し、外陰部やEndourology以外の手術は、ほぼロボット手術で行う様になってきています。
ロボット支援腹腔鏡下手術は 術者が通常の手術と同様の遠近感を伴う3次元視野を見ながら10倍の拡大視野を得ることが可能です。これらの利点により術中出血量が大幅に減少しました。
この実績を踏まえて、術中の出血にたいして備えとして術前に患者さんご自身の血液を採取し保存する自己血貯血も減少しつつあります。また手術支援用ロボットの操作アームは非常に器用に動き術者の動きを忠実に遂行できること、狭い空間での可動域が極めて広いため、より確実な手術操作が可能であり、人間の手を用いるより巧緻性が高まることを実感できております。
また、手術室に参加しているメンバー全員が同じ視野で術野を確認できることも利点です。
泌尿器科内視鏡手術 Endourology
尿道、膀胱、尿管といったもともとある体外へ開口している穴(ヒトが生まれ持った自然開口部)から内視鏡を入れて臓器の内側から手術する内視鏡手術があります(新たな切開不要)。泌尿器科では以前より、筋層非浸潤性膀胱癌、前立腺肥大症で、経尿道的に手術を行い、尿路結石症を経尿道的に破砕・摘出しています。
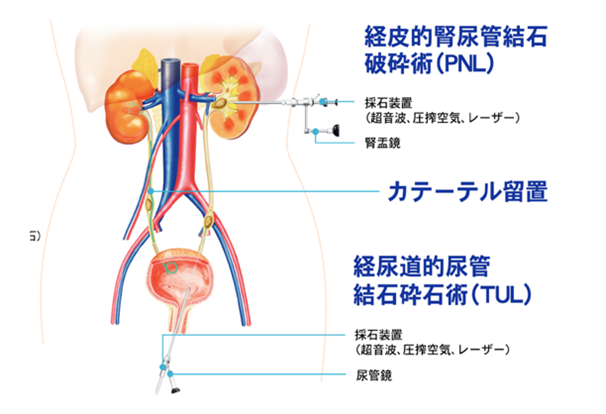
尿路結石の治療
岐阜県総合医療センターは、岐阜県立岐阜病院当時1989年(平成元年)に岐阜市でもっとも早く体外衝撃波結石破砕装置を導入しました。その後2006年に岐阜県総合医療センターとして移転を機に結石破砕装置を更新しました。
体外衝撃波結石破砕時術は、結石を破砕する治療ですので破砕された結石の破砕片の排出は、患者さんの尿の流れに依存します。
結石は破砕出来ているけれど、体外に排石できない場合には破砕片が通過する尿路に何かしら結石の移動を妨げるなにかしらの理由があります。体外衝撃波結石破砕術はここに治療の限界があります。
さらに、日本泌尿器科学会および日本尿路結石症学会から尿路結石症診療ガイドラインが改訂・提示されました。
腎結石、尿管結石など結石の存在する位置や大きさによる適切な治療法、結石の破砕方法、破砕片の回収方法などが提示がされました。
また内視鏡の軟性化、細径化が進歩し、結石破砕装置(ホルミニウムレーザー)導入などにより、結石の破砕と破砕片の回収がより確実にできるようになりました。
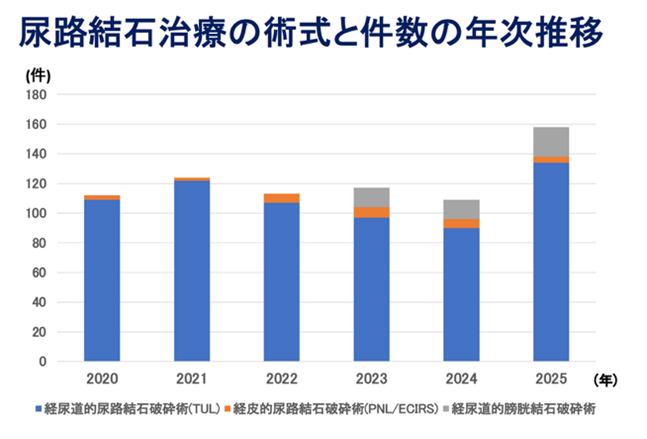
当院での経尿道的尿管結石破砕術(TUL)の手術件数は、2024年は90件、2025年は134件でした。
破砕装置や内視鏡の改善改良、そして、技術の進歩により内視鏡下での破砕片の確実な処理が可能となったため、本邦では、体外衝撃波結石破砕装置による治療よりも内視鏡治療が著しく増加しております。
2020年9月に当院の体外衝撃波結石破砕装置は耐用年数を迎えました。稼働件数が激減している現状を鑑み、更新を断念しました。今後、体外衝撃波結石破砕術を希望される患者さんは近郊の治療可能施設へご紹介します。
泌尿器科が診断治療に携わる腫瘍・悪性腫瘍
腎・尿管・膀胱・前立腺を対象臓器として診断治療をおこなっています。
これらの臓器に発生する腫瘍について解説します。
尿路上皮がんの治療
腎には、二つの役割があります。尿をつくる腎実質としての臓器と産生された尿を流す尿路としての臓器としての役割です。
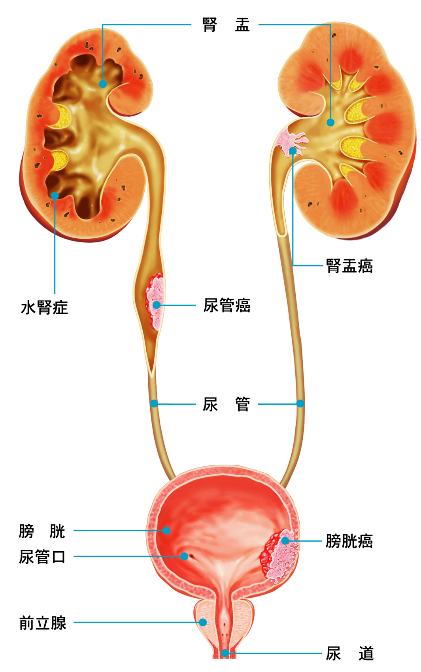
尿路しての腎には、腎杯・腎盂があり、ここから発生する腫瘍は尿路上皮から発生する腫瘍です。尿路は腎杯・腎盂につづいて、尿管をながれ、膀胱に尿がたまります。そして尿管の上皮、膀胱の上皮も尿路上皮です。
腎杯・腎盂に発生する腫瘍を腎盂がん、尿管に発生する腫瘍を尿管がん、膀胱に発生する腫瘍を膀胱がんといいます。 腎盂がん、尿管がん、膀胱がんは尿路上皮から発生する腫瘍です。これらを総称して尿路上皮がんといいます。
手術療法は膀胱がん、腎盂がん、尿管がんで異なりますが、薬物療法は同様の治療をおこないます。
膀胱がんの治療
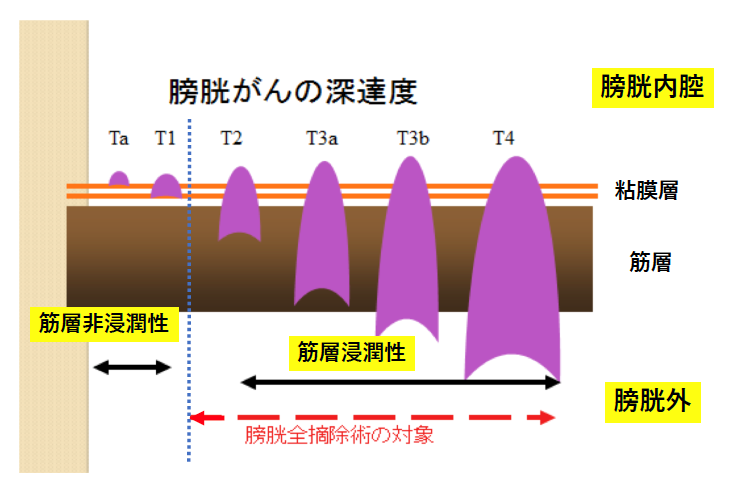
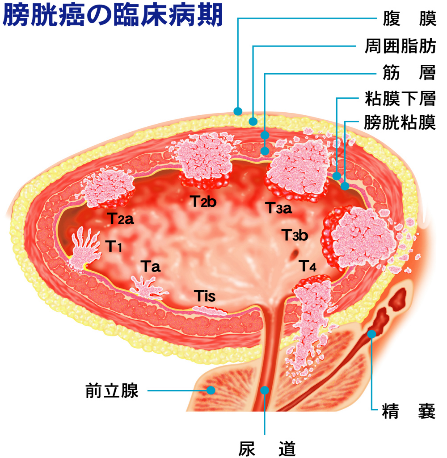
膀胱がんの治療の中心は手術療法です。手術療法を施行した治療効果をさらに高めるために、追加しておこなう治療として、薬物療法や放射線療法があります。
膀胱がんは筋層に浸潤していない“筋層非浸潤性膀胱がん” と筋層に浸潤している “筋層浸潤性膀胱がん”とで治療方針は大きく異なります。
筋層非浸潤性膀胱がんに対しては、内視鏡手術と膀胱内注入療法などを併用し、膀胱温存をめざしております。
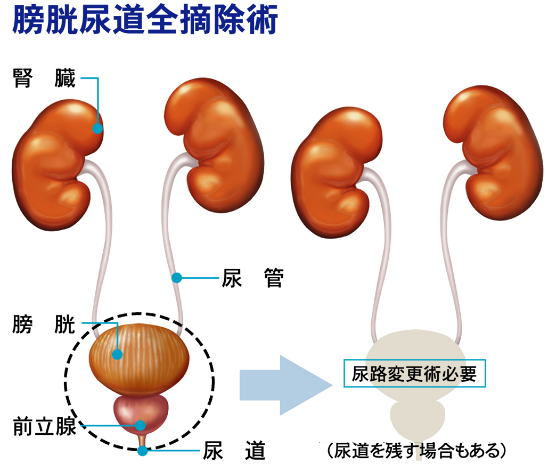
しかし、筋層浸潤性膀胱がんであったり、癌の悪性度や数によっては膀胱全摘術を余儀なくされ、膀胱の代わりとなる代用膀胱などの尿路変向術が必要となります。
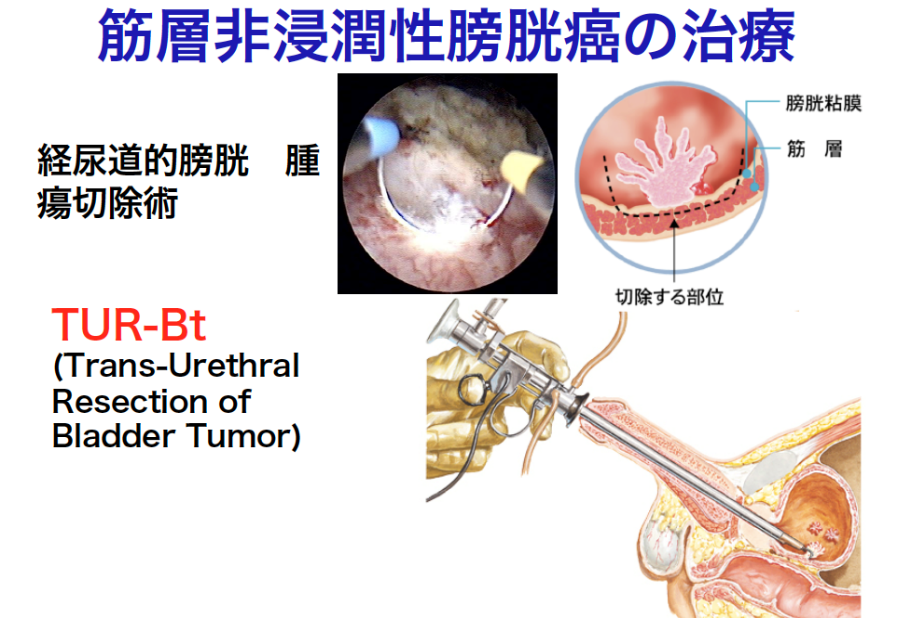
筋層非浸潤膀胱がんに対する手術療法
経尿道的膀胱腫瘍切除術(TUR-Bt)を行います。尿道からループ状の電気メスを使用して腫瘍を切除し、体外に摘出します。この手術により膀胱温存を目指しますが、残念ながら膀胱癌の再発率は高率です。このため、腫瘍の組織型や数によっては術後再発予防として膀胱内への抗癌剤注入療法やBCG注入療法を追加することを考えます。
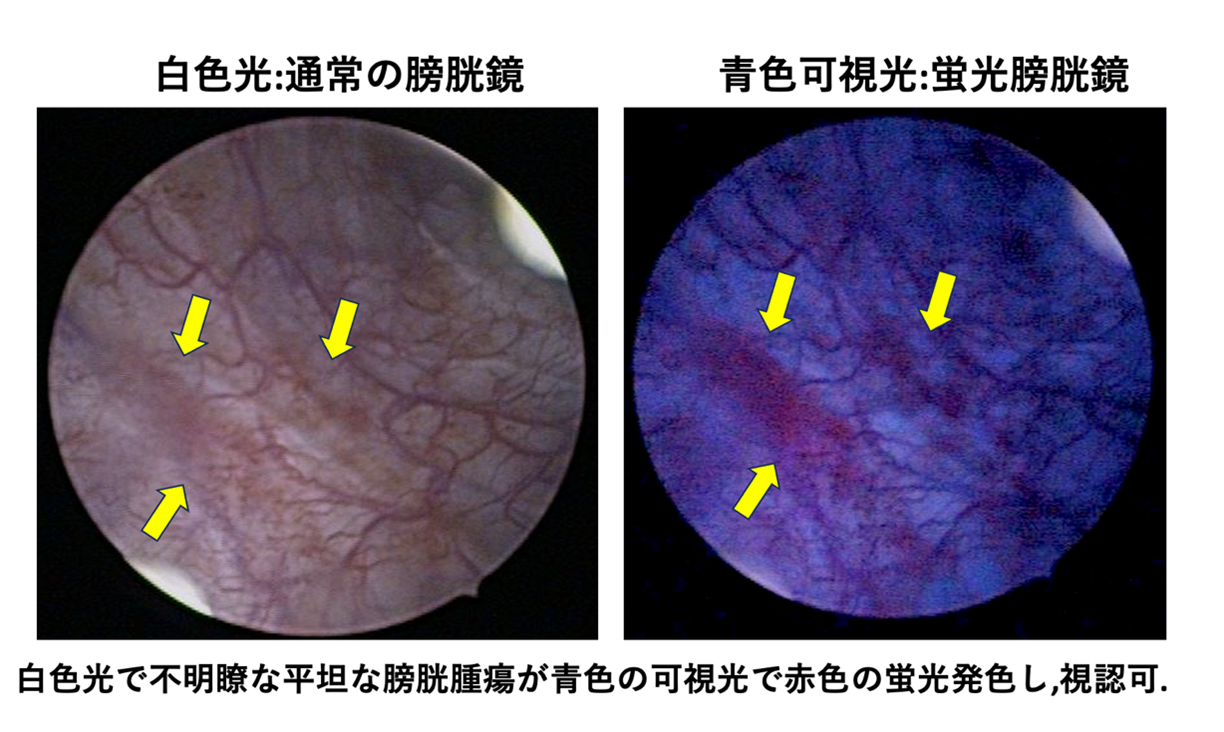
当院では、腫瘍の状態によっては筋層非浸潤性膀胱癌に対しては、5アミノブレリン酸(5-ALA)を用いた光線力学診断補助下経尿道的膀胱腫瘍切除術(PDD-TUR-Bt)を2021年より実施しています。本術式により白色光で視認困難な膀胱腫瘍を可視化して切除することが可能となり、筋層非浸潤性膀胱癌の再発率低下が期待出来ます。
筋層浸潤性膀胱がんの治療
筋層浸潤性膀胱がんに対する標準的な手術方法は、膀胱全摘除術です。
膀胱全摘除術を行うと、尿を体内にためる膀胱が無くなりますので、何らかの尿路変向術が必要となります。
当院にて施行している尿路変向術には尿管皮膚瘻造設術、回腸導管造設術、排尿型代用膀胱造設術、排尿型代用膀胱造設術があります。排尿型代用膀胱造設術は腹壁に排泄口(ストーマ)を造らずに腸管にて代用膀胱を作成し尿道に吻合し、自排尿ができる尿路変向術です。
当院では、平成27年6月から 公的医療保険外で、ロボット支援腹腔鏡下膀胱全摘除術を開始しました。ロボット支援下手術では、開腹手術よりも緻密なリンパ節郭清が可能で、代用膀胱造設時時は繊細な手術操作というロボット支援手術の利点が大きく寄与する手術方法です。
2019年(平成30年)4月からはロボット支援腹腔鏡下膀胱全摘除術も保険対象として診療できるようになりました。当院では、岐阜大学医学部附属病院と連携して治療を行っています。
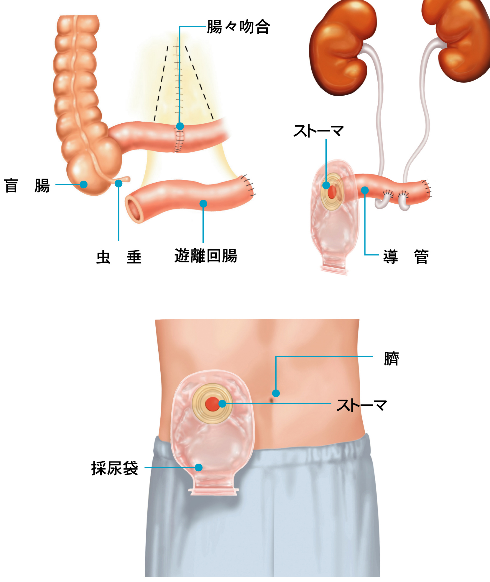
回腸導管
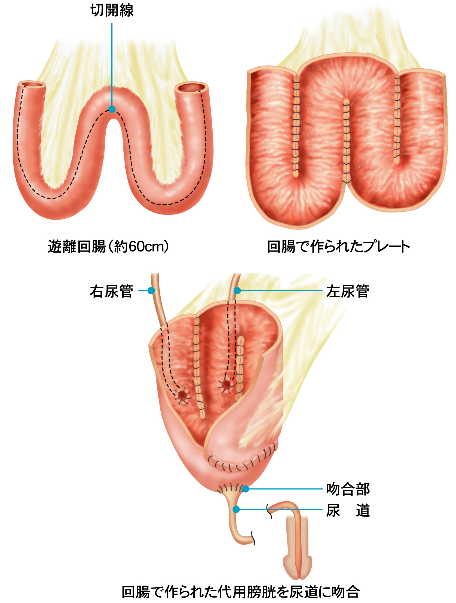
自己排尿型新膀胱
膀胱がんに対する薬物療法・放射線療法
腫瘍の進達度、悪性度を勘案して、手術前や手術後に抗癌化学療法、放射線療法を施行することもあります。原則として入院による治療ですが、薬剤の副作用などを確認の上、外来化学療法室を使用して通院治療を行っている方も多くおられます。
抗がん薬物療法は、MVAC療法という4種の抗がん剤を用いた治療のみが承認されている状況が20年続きました。2000年頃になりゲムシタビンとシスプラチンを併用したGC療法が承認されました。画期的な新たな治療薬剤の導入は2017年からです。2018年の本庶先生のノーベル医学生理学賞の対象となった研究結果が実地医療に結実した治療です。
本邦では膀胱がんなどの尿路上皮がんに対しては、ニボルマブ(オプジーボ)、ペンプロリズマブ(キイトルーダ)、アベルマブ(バベンチオ)、イミフィンジ(デュルバルマブ)が投与可能となっています。これらの免疫チェックポイント阻害剤も保険診療として承認され使用できるようになりました。進行膀胱がんや術後の再発癌に対する治療戦略は日々変化・進歩しています。
また、抗体薬物複合体(ADC:Antibody Drug Conjugate)であるエンホルツマブベトチン(パドゼブ)やFGF受容体阻害剤であるエルダフィチニブ(バルバーサ)も使用可能となり、複数の薬剤を併用した治療も実施可能となっています。毎年の様に新たに保険収載される薬剤が出現しています。
多彩な治療関連の有害事象がありますが、新しい薬を用いた治療もできる限り早く導入し施行しています。
しかしこれらの新しい治療薬剤には今までの抗がん剤治療では認められなかったような間質性肺炎、内分泌異常(糖尿病、甲状腺機能障害、副腎・下垂体機能障害など)、下痢、肝機能障害、自己免疫疾患、皮膚炎など多彩な副作用が出現する事があります。適応、副作用、患者さんの状態等を考慮する必要があり、全ての患者さんにこれらの薬剤での治療が可能というわけではありません。
泌尿器科に勤務している泌尿器科医師全員で全ての患者さんの治療について検討、計画しております。 薬剤の特性、治療すべき腫瘍の特性、患者さんの身体状況を考慮して治療を行っています。治療の詳細は担当医にお聞きください。

腎盂がん・尿管がんの治療
腎盂がん、尿管がんは泌尿器科癌の中でもまれで、その発生頻度は人口10万人当たり、男性1.1人、女性0.4人程度です。
腎盂がん、尿管がんは尿路上皮から発生する腫瘍、悪性腫瘍です。
薬物療法はおなじく尿路上皮から発生した膀胱がんと同じ治療を行うことが多いです。ただ、腎盂がん、尿管がんの手術療法では、患側の腎尿管を摘除することが必要です。術後は腎機能が低下している場合が多く、薬物療法を計画する場合には、腎機能に対する配慮が必要です。
左は腎を折半した図、皮質、髄質で作られた尿が腎盂、尿管を通って膀胱にたまる
1.腎盂がん・尿管がんの診断
多くは血尿をきっかけとして診断されます。腎盂がんで進行した場合は先ほどの腎細胞がんとの鑑別が難しい場合があります。
尿管がんでは細い尿管は癌によりせまくなり、上流に尿がたまる水腎症、そこに感染を起こす膿腎症などを呈することもあります。また、はっきりとした腫瘤、狭搾がなく、血尿だけが続く場合もあります。
エコー、CT、MRIを駆使しても診断が困難な場合があります。確定診断を得るために、より優れた泌尿器科専門医の知識と技術が要求される癌です。
腎盂がん・尿管がんでは内視鏡検査が診断のための有力な手段となります。しかし、尿管そして腎盂までの上部尿路を詳細に内視鏡で観察検査するためには、専用の細い内視鏡が必要となります。
当科では、最も細くて、解像力の優れた、操作性のよい上部尿路用の軟性・硬性尿管鏡を用いて診断を行っています。上部尿路の内視鏡検査には、疼痛対策と検査後の合併症回避を考えて短期の検査入院で行っています。
上部尿路の粘膜からの生検か上部尿路から直接採取した尿を用いた尿細胞診で診断を確実なものにしていきます。診断が確定したあとは、病期を確定させるためにCT、MRI、アイソトープ検査を行います。
2.腎盂がん・尿管がんの手術療法
腎尿管全摘除術
腎盂癌がん・尿管がんの治療の中心は手術療法です。腎盂がんに対して、腎盂のある場所すなわち腎だけを摘除する、尿管がんに対して癌のある尿管だけを摘除するという手術は通常、行いません。腎もしくは尿管だけを摘出しても残った腎臓や尿管に再発することがあり、手術では腎臓から尿管すべてを摘出する必要があります。癌が発生した片側の腎臓、尿管、さらには膀胱壁の一部も含めた腎尿管全摘、膀胱部分切除を施行するのが一般的です。腎臓と腎盂は密接に接触しているため、腎臓全体を摘出することが必要です(腎尿管全摘除術)。
腎尿管全摘除術は、開腹、腹腔鏡下、ロボット支援下に行う方法があります。当科では2025年から原則としてロボット支援下に行っています。
腎盂尿管がんは術後、膀胱内に再発する可能性が高いため、術後は定期的な膀胱鏡検査が必要です。
内視鏡下腫瘍切除術
標準的な治療ではありませんが、腫瘍がごく早期で表在性であると診断できたとき、合併症があり腎の摘出を避けたい時などには、内視鏡下に腫瘍を摘除術方法も行います。
当センターでは、下部尿管や腎盂に発生した小さな単発性の悪性度、深達度の低い尿管・腎盂腫瘍に対しては尿管腎盂鏡による経尿道的腎盂・尿管腫瘍切除(蒸散)術による臓器保存術を取り入れています。
これはより高度な技術と専門の器具が必要となります。腫瘍の完全切除(蒸散)を可能にするためにホルミニウム-YAGレーザーを使用します。ただ、標準的な治療法ではなく、この方法で治療する方は、様々条件を考えあわせてということになります。担当の医師によくご相談ください。
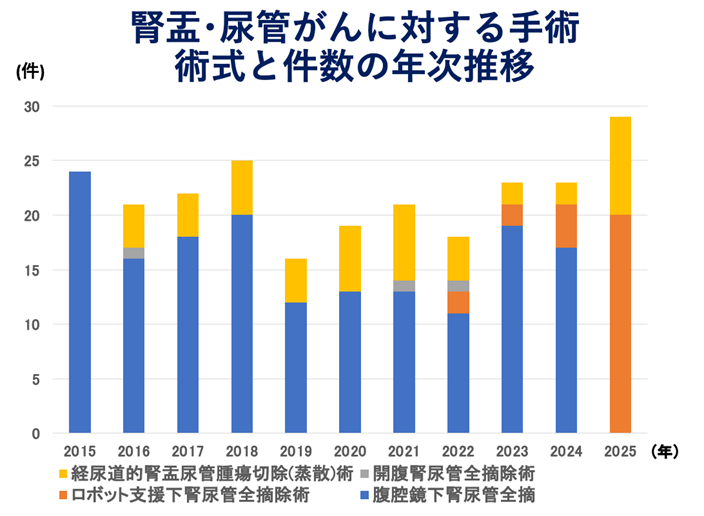
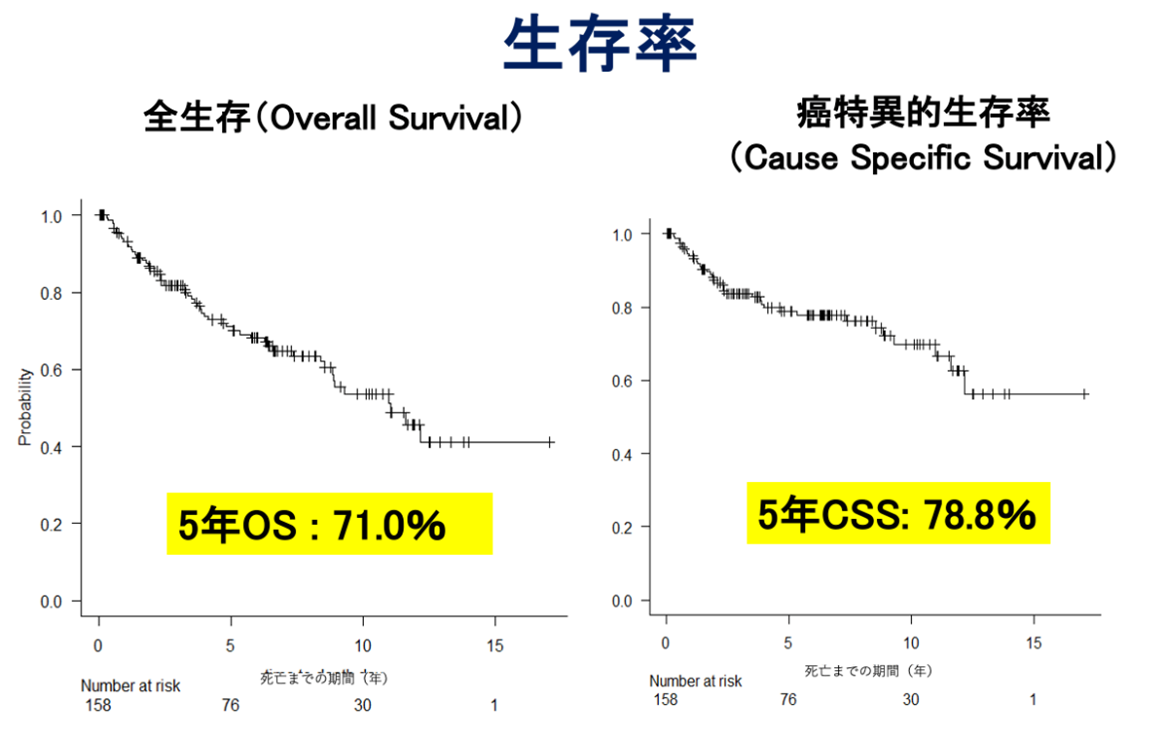
岐阜県総合医療センター泌尿器科における
腹腔鏡下腎尿管全摘除術の治療成績
(2006年12月から2022年12月までに手術を行った158例を対象)
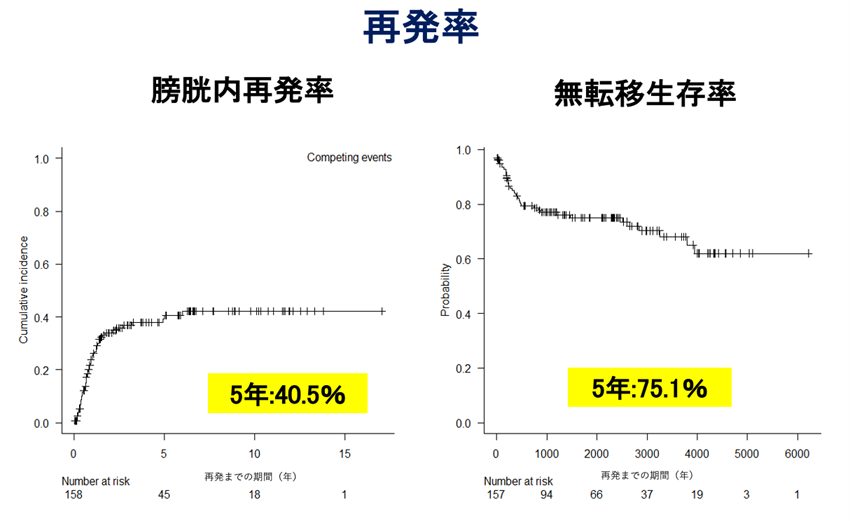
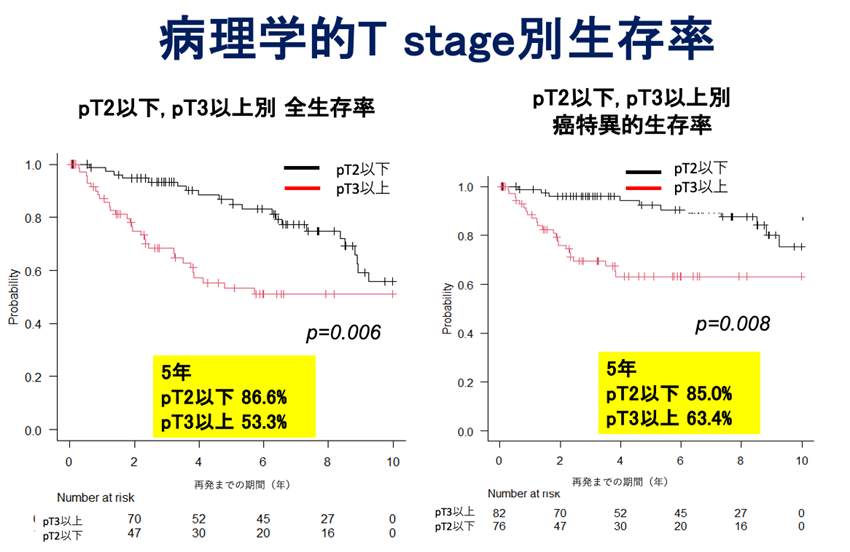
腎盂がん・尿管がんに対する薬物療法・放射線療法
腎盂がん・尿管がんは尿路上皮がんであり、膀胱がんと同様の腫瘍です。抗癌化学療法、放射線療法に対しては膀胱がんと同様・同等の効果を示すものと考えています。
腫瘍の進達度、悪性度を勘案して、手術前や手術後に抗癌化学療法、放射線療法を施行することもあります。原則として入院による治療ですが、薬剤の副作用などを確認の上、通院で治療している方も見えます。
抗がん薬物療法はMVAC療法という4種の抗がん剤をもちいた治療のみが承引されている状況が20年続きました。2000年頃になり、ゲムシタビンとシスプラチンを併用したGC療法が承認されました。
画期的な新たな治療薬剤の導入は2017年からです。2018年の本庶先生のノーベル医学生理学賞の対象となった研究結果が実地医療に結実した治療です。
本邦では膀胱がんなどの尿路上皮がんに対しては、ペンプロリズマブ(キイトルーダ)、アベルマブ(バベンチオ)、イミフィンジ(デュルバルマブ)が 投与可能となってきています。これらの免疫チェックポイント阻害剤も保険診療として承認され使用できるようになってきました。
進行腎盂・尿管・膀胱がんや術後の再発癌に対する治療戦略は日々変化・進歩しています。 毎年あらたに 保険収載される薬剤は出現しています。
多彩な治療関連の有害事象がありますが、新しい薬剤を用いた治療もできる限りはやく導入し施行しています。
しかし、これらの新しい治療薬剤には今までの抗がん剤治療では認められなかったような間質性肺炎、内分泌異常(糖尿病、甲状腺機能障害、副腎・下垂体機能障害など)、下痢、肝機能障害、自己免疫疾患、皮膚炎など多彩な副作用が出現する事があります。
適応、副作用、患者さんの状態等を考慮する必要があり、全ての患者さんにこれらの薬剤での治療が可能というわけではありません。
泌尿器科に勤務している泌尿器科医師全員で、すべての患者さんの治療について検討、計画しております。薬剤の特性、治療すべき腫瘍の特性、患者さんの身体状況を考慮して治療を行っています。治療の詳細は担当医にお聞きください。
前立腺がんの治療
1. 前立腺がんとは
前立腺は骨盤の底にあるクルミ大の臓器で、膀胱の出口に存在します。尿道が前立腺の中央を貫き、精液の一部を作っています。男性ホルモンの影響で増殖します。この性質は癌にもあります。
前立腺がんは文字通り前立腺に発生するがんですが、主に辺縁域に発生します。50歳以上の方から増加しはじめ、高齢になるほど罹患率が上昇します。また、早期の前立腺がんには特有の症状はありません。一般に前立腺肥大症の好発年齢と前立腺がんの好発年齢とが一致するため、前立腺肥大症の症状をきっかけに前立腺がんが見つかる事がしばしばあります。癌の悪性度を示すグリソンスコア(※)や進行度が治療方法を選択するために重要です。
- グリソンスコア:前立腺癌の悪性度の指標です。2から10まであり、数値が大きくなるほど悪性度が高くなります。
2. 疫学
本邦での前立腺癌の罹患数・死亡数は戦後、一貫して増加してきています。
国立がんセンターが発表した2021年の統計データでは、前立腺がんの罹患数は95584人で、男性がんでは第1位でした。
- 2021年における他がんの罹患数は、肺がん:8405人、胃がん:76828人、大腸がん:72828人
一方、年間死亡数は1980年1736人、1990年3460人、2000年7514人、2005年: 9264人、2010年: 10722人、2018:年12250人、2024年13670人でした(2024年の男性部位別がん死亡数で前立腺がんは第6位)。
高齢者に多い癌なので社会の高齢化によって増加していますが、各年代ごとの前立腺癌による死亡率も増えてきています。
前立腺がんの原因として食事の欧米化(特に脂肪)が原因ではないかとの仮説があります。また、遺伝因子の関与も指摘されています。親、兄弟に前立腺がんの方がいる場合は前立腺がんの発生率が高くなります。
前立腺がん以外の病気で死亡された男性の前立腺を細かく調べると高率に前立腺がんが見つかります。特に80歳以上の男性では、半数を超える方に前立腺がんがみつかります。高齢男性の多くが前立腺がんを有しており、多くの場合、生涯無症状であることを意味します。
これらの内、一部が進行して臨床的ながんになり、さらにその一部が死の原因になります。
3. PSA検診
前立腺がんは早期で発見されれば、複数の治療法があり、根治が望めます。
しかし、遠隔転移を有する前立腺がんの生命予後は不良です。
日本泌尿器科学会では、早期での前立腺がん発見のために、50歳以上の男性にはPSA検診を受ける事をおすすめしています。特に親、兄弟、子に前立腺がんの方がいる場合は、前立腺がん発生の危険度が2倍になると言われていますので、より早期にPSA検診を受ける事が推奨されています。
しかしながら、PSA検診にはメリット、デメリットがあります。
メリット
- 転移がんで発見されるリスクが減る
- 早期癌で発見される事が多いため前立腺がんで死亡するリスクが減る
デメリット
- 生検による合併症(血尿、血便、発熱、敗血症)
- 過剰診断と過剰治療(治療不要ながんを発見してしまう可能性)
- 根治的治療による生活の質の低下(尿失禁、性機能障害など)
など
PSA検診を受ける場合は上記のメリット、デメリットを考慮した上で受け下さい。また、PSAが高値であった場合、確定診断のためには以下に述べる前立腺生検が必要になる事を了解した上で検診を受けて下さい。
4. 検査、診断
前立腺がんが存在すると血液中のPSA(前立腺特異抗原)が高値になります(正常は4ng/mL以下)。PSA高値を指摘された方、あるいは直腸から挿入した指による触診所見で異常を指摘された方やMRI検査で前立腺内に異常を指摘された方に前立腺生検を行い、組織診断で癌が存在するか否かを診断します。経直腸的あるいは経会陰的に針を12-14本刺して組織を採取します。
前立腺生検の合併症としては2-3%の方に38度以上の高熱を来すこと、0.07%の方に敗血症が発生すること、血尿、血便、血精液症、排尿困難・尿閉などがあります。しかしながら前立腺癌の確定診断をするためには欠かせない検査です。
当院では前立腺生検を行う前に3テスラのMRI装置を使用して前立腺MRI検査を行っています。
MRI検査によって得られるPI-RADS(Prostate Imaging Reporting and Data System)score も癌の有無を推測するためには重要です。
PI-RADS scoreは1から5まであり、3以上は癌が存在してる可能性が高くなります。
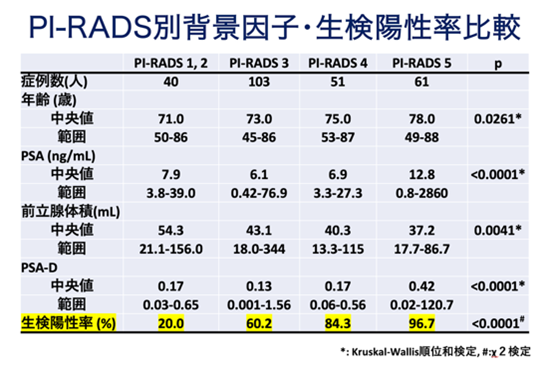
当院で2023年4月から2024年4月までに行った前立腺生検は255例です。このうち癌が検出されたのは172例(67.5%)でした。生検前のPI-RADS scoreが1ないし2、3、4、5であった患者さんに対し実施した生検で癌が検出された割合は各々、20%、60.2%、84.3%、96.7%でした。
2023年からは、KOELIS Trinity MRI-TRUS Fusion Biopsy systemを導入し、MRI及び超音波検査融合画像による前立腺針生検法を開始しました。癌が疑わしい部位のMRI画像を超音波診断装置内に取り込み融合画像の作成後、超音波画像上で穿刺すべき場所を可視化することで、より精度の高い針生検が実施出来ます。本装置を導入後、特にPI-RADS3、4の癌検出率が向上しました。
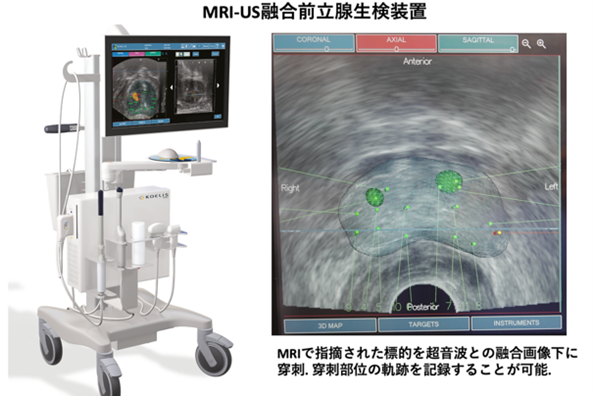
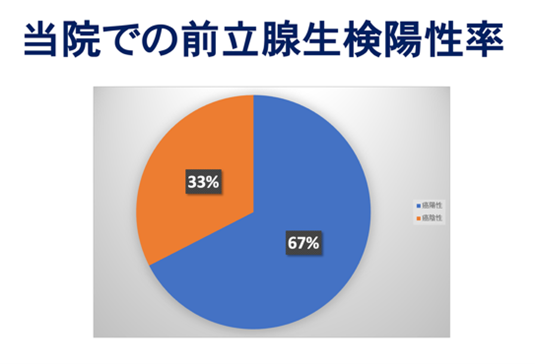
前立腺生検でがんと診断された場合、がんの進行度、遠隔転移の有無を確認するためにMRI、CT、骨シンチ検査を行います。前立腺がんの転移しやすい部位はリンパ節、骨です。
5. 臨床病期、ステージ
1. 前立腺被膜内にとどまっている場合(早期がん):T1N0M0、T2 N0M0
生検によって前立腺癌が証明され、骨シンチ検査で転移がなく、MRIやCT検査上、骨盤内リンパ節の腫大や前立腺被膜外に浸潤する所見を認めない場合を“前立腺被膜内に限局された癌”と言います。前立腺被膜内に限局された前立腺癌に対する治療には様々な方法があります。
年齢、グリソンスコア、PSA値、全身状態なども治療方法の選択に影響を与えます。しかし、最終的には複数の選択肢が残ります。どの治療法をとるかの決定は十分に考えた上で患者さん自身に決めていただく必要があります。
2. 前立腺被膜外浸潤を有するが遠隔転移を有さない場合:T3N0M0
3. 精嚢腺以外の隣接臓器へ固定または浸潤しているが遠隔転移を有さない場合:T4N0M0
4. 骨転移やリンパ節など遠隔転移を有する場合:TxN1M1
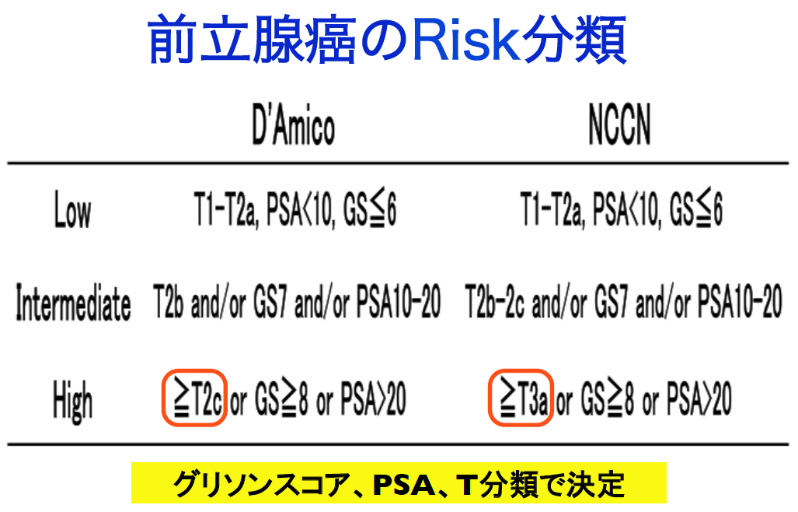
6.限局性前立腺がんのリスク分類
遠隔転移を有しない前立腺癌は、PSA値、生検グリソンスコア、臨床病期(T分類)を組み合わせてリスク分類を行います。リスク分類に応じて、治療方法を検討します。リスク分類にはD’Amico分類とNCCN分類とがあります。
グリソンスコア:GS
前立腺がんに特徴的な悪性度の評価方法です。全世界的にこれを用いて治療方法を計画しています。前立腺がんは細胞の性質が均一でないことが多く、前立腺がんの部分のうち多くを占める主病変、その次の勢力である副病変を評価します。
そして、それぞれを数値で表現します。悪性度が低いときは1、悪性度が高いときは5と表現します。
主病変の評価と副病変の評価を○+△と表現します。(これをGleason Sumといいます。)
主病変が4、副病変が3であれば Gleason Scoreは、4+3と表現します。計算では、最少が1+1で、最大が5+5になりますが、評価の際の決まり事で3+3未満の評価は存在しません。
つまり、一番小さいーおとなしいとされる表現は、3+3になります。
一番大きいー細胞が活発で悪性度が高い表現は、5+5になります。
Gleason Scoreの組み合わせが多くなりますが、臨床的には以下のGrade分類を用いています。
| Grade Ⅰ | Gleason Sum 3+3 |
|---|---|
| Grade Ⅱ | Gleason Sum 3+4 |
| Grade Ⅲ | Gleason Sum 4+3 |
| Grade Ⅳ | Gleason Sum 3+5 4+4 5+3 |
| Grade Ⅴ | Gleason Sum 4+5 5+4 5+5 |
7. 治療
1. 前立腺被膜内にとどまっている場合(早期前立腺がん):T1N0M0、T2 N0M0
前立腺がんは前述の通り65歳以上の高齢者に多く発生します。高齢者は複数の病気をわずらっていることが多く、治療方法の選択には根治性とともに生活の質を維持出来るか、という視点も重要です。早期前立腺がんに対する根治的治療には前立腺全摘除術(手術)と放射線治療(外照射・小線源療法)があり、非根治的治療にはホルモン療法や能動的PSA監視療法があります。根治的治療は手術、放射線治療どちらを選択しても治療後5〜10年間に前立腺がん死する確率は極めて低く、差はありません。しかし合併症は異なり、手術は出血、尿失禁、性機能障害などの発生率が高く、放射線治療は頻尿、排尿困難、血便などの発生率が高くなります。非根治的治療のホルモン療法は体への負担は少なく当初は有効ですが、時間経過とともに治療抵抗性になることがあり、ほてり、性機能障害、体重増加などが出現します。PSA監視療法は、がんに対する治療をせずに血液検査や画像診断で経過をみるため合併症はありませんが、がん進行の不安が残ります。治療方法の決定には、がんの状態、体の状態、年齢、好み、死生観、人生哲学が重要な要素となります。近年、シェアードデシジョンメイキング(共有意思決定)の重要性が言われています。ちまたにあふれている医療情報を“鵜呑み”にせず、担当医とエビデンス(科学的根拠)を共有し、納得した上で治療方法を選択して下さい。以下に各治療について説明します。
能動的PSA監視療法(無治療経過観察)
早期癌で低リスクの方は癌の進行が遅いので人生の残された期間内に進行しない可能性もあります。治療は体に対する侵襲を伴いますが、待機療法では薬の副作用、手術の痛みや合併症の心配はありません。
しかし、癌が進行してくるリスクが手術を受ける場合より大きくなるかもしれません。
PSA10ng/mL以下、グリソンスコアが6以下でかつ、10ヶ所以上の生検の内、陽性本数が2 本以下であれば待機療法も考慮に値します。経過をみながら治療を開始した方が良いと考えられる状態になった時点で治療を開始します。
概ね1年後に経過観察継続が可能かどうかを確認するため、前立腺の確認生検(Confirmatory biopsy)を行う事を原則としています。
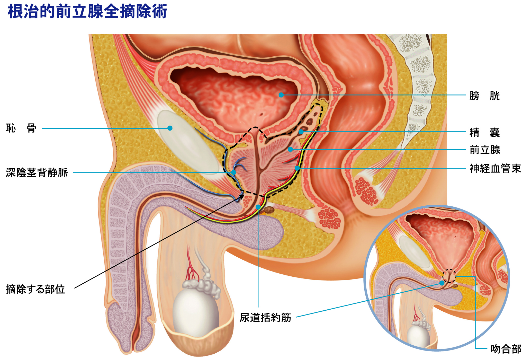
前立腺全摘除術
早期前立腺癌の病状進行は遅いので根治手術は10年後の生存率を高める事を目的とします。従って、一般的には75歳を超える方については手術療法を行う事には十分な相談が必要です。手術は前立腺、精嚢を摘除し、膀胱と尿道を吻合します。骨盤内のリンパ節郭清も同時に行います。
合併症は尿失禁、出血や性機能障害、リンパ嚢腫等があります。癒着の強い場合には直腸損傷を起こすことがごくまれにあります。勃起のための神経を温存すると勃起能が温存できる可能性がありますが、根治性を損なう可能性もあります。
神経温存手術は 前立腺癌の病状との兼ね合いで施行の可否が決まるものです。従いまして、すべての患者さんで可能なわけではなく、また神経温存手術を施行しても、必ずしも勃起機能は温存できないこともあります。
前立腺の遠位側に尿道括約筋(排尿をコントロールし、失禁をおこさないために必要な筋肉)があります。主に出血する部位はサントリーニ静脈叢と呼ばれる尿道腹側部分の静脈で、ここの処理が出血量のコントロールのために重要となります。普通4〜6時間前後の手術時間ですが、前立腺の大きさや骨盤の広さ等で多少前後します。
前立腺全摘除術後にPSAが再上昇した場合(PSA再発)、局所(元前立腺のあった場所)へ放射線照射を行う治療(救済放射線治療)が出来ます(PSAの再低下が期待出来る)。
手術方法としては、開腹手術、腹腔鏡下手術、ロボットを使用した方法があります。
基本的に行うことは同じですが、使用する道具や手術創の部位、大きさが異なります。当院では2013年3月からダビンチSiを導入し、ロボット支援下前立腺全摘除術を実施しています。良好な視野で精緻な手術が可能で、出血量を減らすことが出来ます。
当院では、2025年12月末の時点で1112人の患者さんにロボット支援下前立腺全摘除術を行いました。
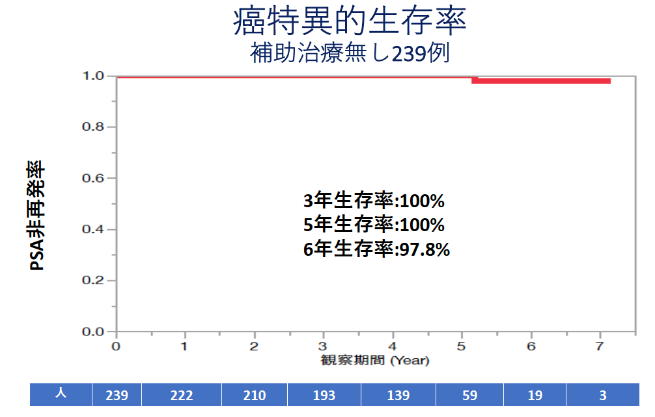
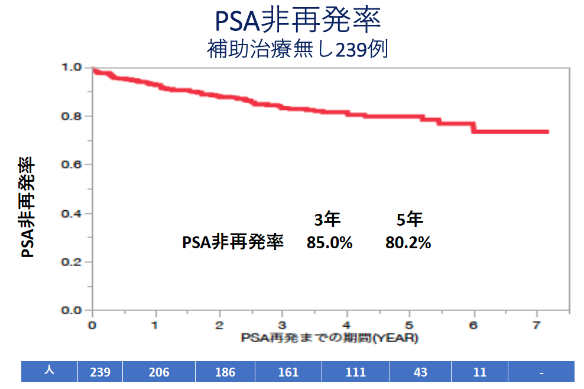
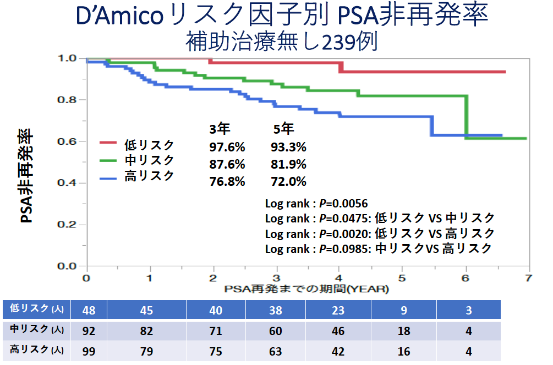
2013年3月から2015年12月までにロボット支援下前立腺全摘除術を行った322例のうち術前後に補助ホルモン治療や補助放射線治療を実施しなかった239例の3年目、5年目のPSA非再発率は各々85.0%、80.2%でした。
D’Amicoリスク分類別の5年目のPSA非再発率は低リスク、中リスク、高リスクでは各々93.5%、81.9%、72.0%でした。
一方、5年間の前立腺癌特異的生存率は100%でした。
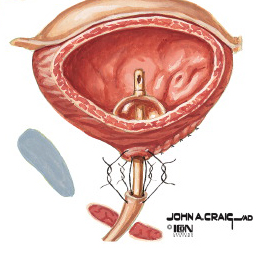
岐阜県総合医療センター泌尿器科 前立腺がんに対するロボット支援下前立腺全摘除術
岐阜県総合医療センター泌尿器科におけるロボット支援下前立腺全摘除術の治療成績
(2013年3月から2016年12月までに手術を行った322例中239例を対象)
ロボット支援下以下に述べる様な、手術に関連する症状の改善・術後合併症の軽減につながることが証明されています。
手術の合併症
- 手術の合併症についてですが、まず手術中の出血があります。ロボット手術を開始して以降は、出血量は劇的に減少しています。過去5年間周術期に輸血を必要とした方はおられません。
- 次に細菌による感染です。肺炎や手術を行った局所の感染の可能性がありえるため、術後に抗生物質を使用します。
- 術後の勃起障害ですが、神経血管束を温存しなければ術後勃起は不可能になります。片側温存または両側温存した場合に術後の勃起能維持できることがありますが100%ではありません。
確実な勃起機能を期待される方は手術療法以外をお勧めします。温存したにもかかわらず勃起能が改善しなかった場合、バイアグラやレビトラを使用することで勃起能が改善することもあります。 - 術後の合併症として尿失禁がありえます。5-10%位の人が術後に尿とりパッドなどを使用しています。この中には、ほとんどもれないが念のためにあてているという人たちも含まれます。
- まれですが尿道狭窄も合併症の一つです。数ヶ月から1年以内に排尿困難、勢いが低下するといった症状で起こります。下半身麻酔による尿道からの内視鏡手術で対応可能です。
- 骨盤内にリンパ液が貯留してくることがあります。ほかにも全身麻酔や手術に伴う合併症がありえますので担当医とご相談下さい。
術後はリンパ節への転移、前立腺がんの悪性度(分化度)、浸潤度について病理学的に顕微鏡で調べて結果をお話しします。術前に早期がんであると思われても、実際に顕微鏡レベルでしらべると早期がんではなかったということがあります。
この場合は術後に放射線や内分泌治療といった追加補助治療(アジュバント療法)が必要となることがあります。
術前に数ヶ月間内分泌治療を行って前立腺と前立腺癌を小さくしてから手術を行うこともあり、ネオアジュバントホルモン治療といいます。手術までの間、病勢を抑えることが可能です。
ネオアジュバントホルモン治療+手術療法と手術療法単独で生命予後に差があるかどうかははっきりしていませんが、手術までの待機時間の病勢抑制が可能です。手術を待っている間、患者さんの不安を少しでも抑えることが可能かもしれません。
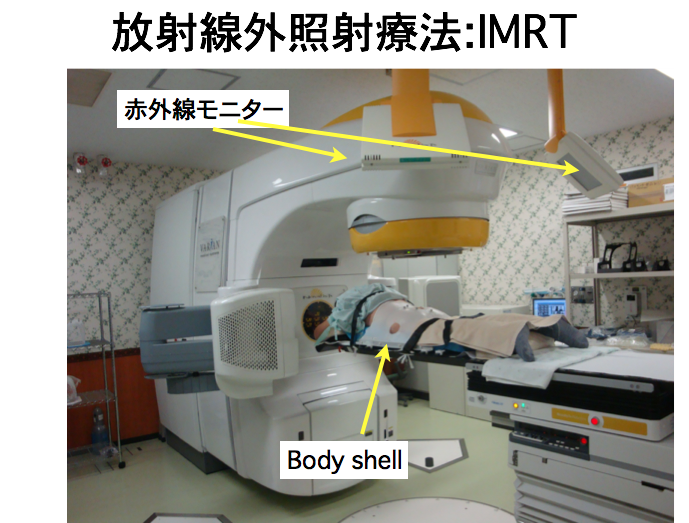
③放射線治療
α)外照射療法:強度変調放射線治療(IMRT)
IMRT(intensity modulated radiotherapy)は患者さん毎に個別にコンピューターで治療計画と立て、より高エネルギーX線の強さを細かく制御することで腫瘍部分のみに放射線を集中させ,周囲正常組織への照射を軽減させる画期的な方法です。IMRTにより通常の放射線治療より多くの放射線を前立腺のみに照射することができ、周囲組織である直腸や膀胱への照射量を減らすことができるので効果が高まり、副作用が軽減できます。精密な線量計算、治療精度の確保が必須となるために、一部の施設でのみ行うことができる治療法です。当院では放射線治療科と連携し、IMRTで治療を行っています。
月曜日から金曜日まで週5日間治療し、約2ヶ月かかります。照射線量は74-78グレイです。1回の治療時間は10分〜15分程度で、外来通院で治療が出来ます。合併症は膀胱刺激症状(頻尿、排尿困難)、放射線性直腸炎(頻便、残便感、出血)、直腸潰瘍、尿失禁、性機能障害などがあります。
診断時のPSA値やグリソンスコアにもよりますが、通常、半年から2年間程度、内分泌療法を併用します。
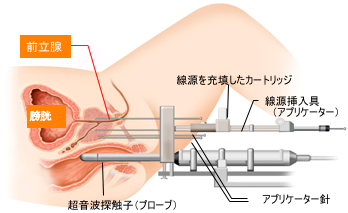
b)ヨウ素125密封小線源永久挿入療法(組織内照射)
前立腺内に放射性物質(ヨウ素125)を含有した長さ約4.5mmの細長いシードを50-80個挿入し、前立腺の組織内から放射線を照射します(図①、②)。診断時のPSA値、グリソンスコア、前立腺の大きさよっては放射線外照射と併用したり、適応外となる場合があります。小線源療法のメリットとしては治療期間が短い、尿失禁の発生がほとんどない、性機能が高率で温存できる、身体への負担が少ないことなどがあります。デメリットとしては本邦での長期成績が不明であること、20年以上の長期経過をした際の合併症の有無が不明であること、術後に放射線性尿道炎による一過性の排尿障害(頻尿、排尿困難、尿閉)や放射線性直腸炎(頻便、残便感、出血)が出現すること、治療後にPSAが再上昇した場合(PSA再発)の治療方法が、現時点ではホルモン療法しかないこと、臨床症状は呈しませんが刺入したシードが肺などに移動する場合があること、などがあります。当院では実施出来ませんのでご希望の方は実施可能な施設にご紹介します。
ヨウ素125密封小線源永久挿入療法

c)粒子線治療
粒子線治療とは、陽子や重粒子(重イオン。電子よりも重い粒子を高速に加速したもの)などの粒子放射線を前立腺に照射することによって治療する放射線治療法の総称です。陽子や重粒子線はサイクロトロンやシンクロトロンなどの加速器から得られ、前立腺に照射されます。粒子線のうち電荷を持つもの(荷電重粒子線)の特徴は、一定の深さ以上には進まないということと、ある深さにおいて最も強く作用するということです。そのため、陽子線や重粒子線で前立腺周囲の組織への副作用を軽減し、前立腺のみに十分な線量を照射することができます。 装置が巨大で設備に多額の資金が必要なために、まだ全国で数施設でしか粒子線治療は行われていません。また、治療を受けるには限られた適応と治療費の自費負担が必要となることがありますので注意が必要です。(陽子線治療は、国立がんセンター東病院、筑波大学陽子線医学利用研究センター、兵庫県立粒子線医療センター、若狭湾エネルギー研究センター、静岡県立静岡がんセンターで行われています。独立行政法人放射線医学総合研究所では炭素線を使った重粒子線治療が行われています。)
当院では設備がなく施行しておりません。ご希望があれば 適切な医療機関に紹介させていただいております。
d)高線量率小線源療法(HDR)
Ir-192(イリジウム)を使用し、前立腺内に線源を一時的に挿入して治療を行う方法です。
24-36時間針を刺入した状態とし、この間、2-4回放射線を照射します。
より高リスクの症例に有用との報告がされています。ヨウ素125密封小線源永久挿入療法と異なり、線源を永久挿入する必要はありません。当院での実施は出来ませんので、ご希望があれば実施可能名施設にご紹介します。
④前立腺がんに対する薬物療法
内分泌療法(ホルモン療法):
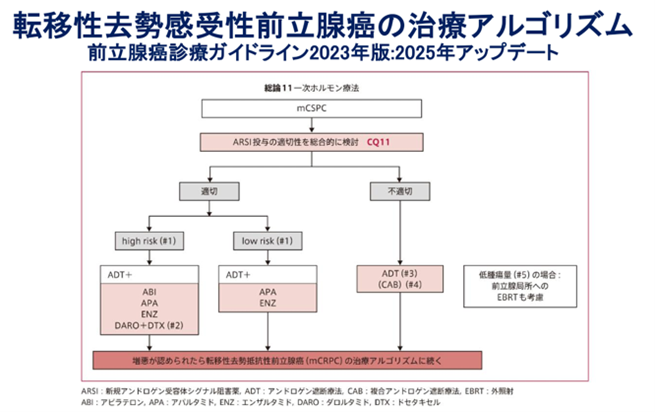
前立腺癌は男性ホルモン(アンドロゲン)により増殖します。男性ホルモンを低下させるか、男性ホルモンが前立腺へ作用しないようにする事により、前立腺癌細胞を死滅させることを目指して行います。しかしながら、内分泌療法は根治性がないことから前立腺被膜内に限局された前立腺癌に対する治療方法としては世界的には採用されていません。しかし、患者さんの中には長期間内分泌療法の効果が持続する方もいます。現時点ではどの様な方が長期間効果の持続が期待できるかは不明です。本邦の多くの施設では(特に高齢者に対し)広く実施されている方法なので選択肢の一つです。また、何らかの理由で手術あるいは放射線治療が出来ない方に対しても行われます。男性ホルモンを低下させるか、働きを抑えることで前立腺癌の増殖を抑えることができます。しかし、年月が経過すると内分泌療法に抵抗性を持った癌細胞(去勢抵抗性前立腺癌)が再び増殖し、臨床症状を呈する事があります。これを再燃と言います。
内分泌療法には①去勢術(精巣を手術で摘除)、②LH-RH類似様物質(注射薬)、③抗男性ホルモン剤(内服薬)があります。①と②は同等の効 果があります。多くの場合、①と③、②と③を併用します。
内分泌療法は体への負担が少ない治療ですが、副作用として、性機能障害(インポテンツ)、ほてり・発汗(Hot flush)、体重増加、筋力低下、 長期間の治療による骨そしょう等が出現します。骨そしょう症に対しては、ビスフォスフォネート製剤やRANKL阻害剤を併用する場合があります。スフォスフォネート製剤とRANKL阻害には顎骨壊死の合併症があり、口腔内の衛生維持が重要です。
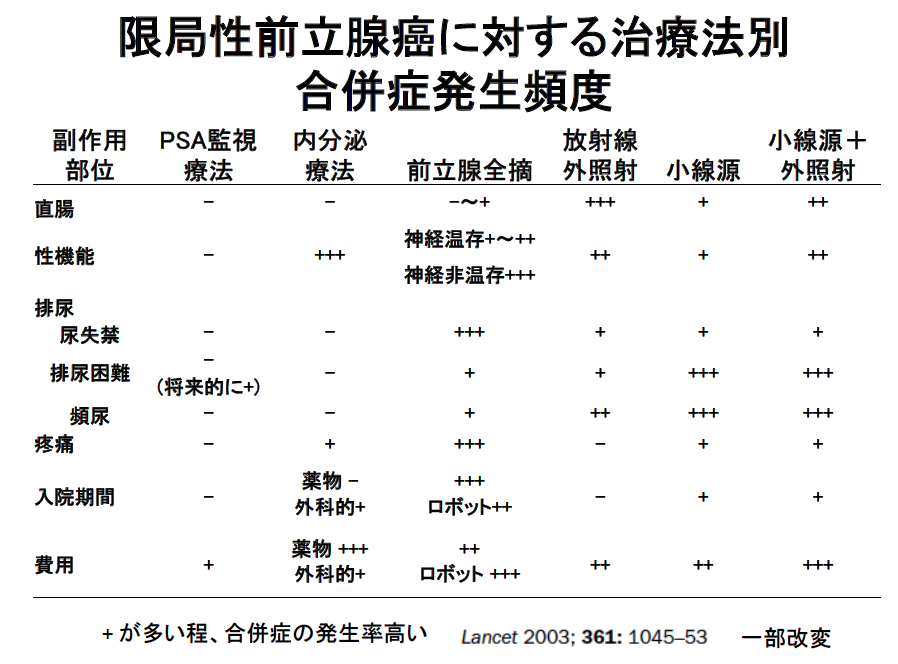
限局性前立腺がんの治療方法は年齢、グリソンスコア、PSA値、全身状態などを考慮しても、多くの場合、複数の治療選択肢が残ります。どの治療法にするかの決定は十分に考えた上で患者さん自身に決めていただく必要があります。全ての治療方法を無作為に割り付けて前向きに検討することは、ほぼ不可能であり、真に優れた治療方法は何かという比較は困難です。従って、上記に示した合併症の中で自分が避けたい合併症は何かという視点から治療方法を選択するという考え方もあります。
2)前立腺被膜外浸潤を有するが遠隔転移を有さない場合:T3 N0M0
内分泌療法が基本になります。内分泌療法と共に前立腺と骨盤内のリンパ節へ放射線外照射療法を併用する事も選択肢の一つになります。
内分泌療法後に手術を行うという選択肢もあります。
3)精嚢線以外の隣接臓器へ固定または浸潤しているが遠隔転移を有さない場合:T4 N0M0
内分泌療法が基本になります。内分泌療法と共に前立腺と小骨盤腔へ放射線外照射療法を併用する事も選択肢の一つになります。
4)骨転移やリンパ節転移を有する場合:TxN1M1
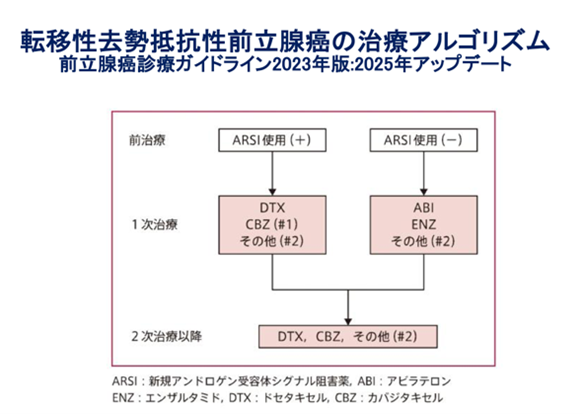
内分泌療法を行うことになります。治療を行っている間に内分泌療法が無効になった場合、抗男性ホルモン剤を変更します。その後再び、内分泌療法に抵抗性を持った場合(去勢抵抗性前立腺癌と言います)、去勢抵抗性前立腺癌用の薬剤(エンザルタミド、アビラテロン、アパルタミド、:内服薬)やエストロゲン製剤を使用します。また、タキサン系抗がん剤(ドセタキセル、カバジタキセル:点滴)を投与します。タ外来化学療法室で投与可能ですので生活への影響を少なくすることが出来ます。
進行癌では痛みや病的骨折など様々な問題が起こる事があります。骨転移によって痛みが出現した場合、痛みのコントロールが重要になります。痛みをコントロールするために鎮痛剤やビスフォスフォネート製剤(ゾメタ:点滴)やRANKL阻害剤(ランマーク:注射)を投与したり、痛みの原因となっている転移部に放射線(X線)を照射(外照射)することもあります。
また、骨転移部に対しては放射線同位元素であるRa-223(ゾーフィゴ:注射)を使用することで疼痛緩和や生命予後改善が期待できます。
※前立腺がんの薬物療法のトピックス※
2019年以降はある種の遺伝子変化が確認できた患者さんに限りという限定条件が付きますが、投与できる薬剤が、日本でも適応拡大という形で使用できるようになりました。

腎がん(腎細胞がん:RCC renal cell carcinoma)の治療
腎にできる腫瘍の中には腎血管筋脂肪腫やオンコサイトーマと言った良性腫瘍もありますが、約90%が腎悪性腫瘍、すなわち腎がん(腎細胞がん)です。また、腎盂粘膜より発生する腎盂腫瘍(腎盂がん)もありますが、これは別の項で説明します。腎がんは毎年10万人あたり8〜10人程度の発生率と言われおり、現在増加傾向にあるがんです。年齢では40歳代から70歳代に多く発症しますが、近年では30歳 代以下の若年者の発症もしばしば見られます。男女比は2:1ぐらいです。
腎がんの発生する原因は他の癌と同様明らかなことはわかっていませんが、喫煙、性ホルモンなどが危険因子として知られています。また、透析中に腎癌が高率に発生することも報告されています。血尿やお腹の違和感で見つかることもありますが、深い所にある臓器なのでなかなか症状が出にくく、最近では人間ドックや癌検診などで行われている超音波検査で偶然発見される患者さんが増えてきています。先に述べた血尿などの症状があるのは、腎癌の40%程度といわれています。また、約8%が転移による症状、肺転移による咳、骨転位による病的骨折などで見つかっており、発熱、全身倦怠感、体重減少などで発見されることもまれにあります。
腎がんの特徴は手術で完全に摘出する事が大変重要です。また、手術で取りきれないものや、進行してしまったものに対しては、いろいろなお薬での治療が大事です。現在は、さまざまな分子標的薬が進行腎細胞がんの標準治療薬となっております。このような最新情報を分析しつつ、最善の治療法を選択する努力をしています。
腎がん 腎細胞がんの診断
腎がんの可能性があるときには、診断確定のための検査と、病期確定のための検査を進めることになります。
腹部超音波検査、CTスキャン検査 、MRI検査 、アイソトープ検査等をおこない周囲(隣接臓器)への浸潤の程度、静脈内への進展の程度、他臓器転移の有無、リンパ節の腫大の有無などを確認します。ほかの癌と異なり、組織学的診断確定のための、生検といって試験的に組織採取を行うことは原則として行いません。腎が体の深部に存在しており止血がしにくいこと、腎がんは血流がとても豊富であること、生検を契機に腫瘍を広げる可能性(播種といいます)を指摘されていること等から、腎癌では生検をおこなうことはきわめて希です。
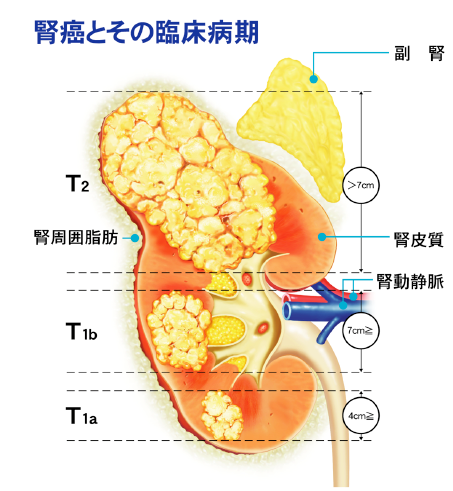
診断が確定し、病期を決定して治療法を決めます.現在は下記のTNM分類で病期を表現します。Tは原発<腎>、Nはリンパ節、Mは転移している臓器を表します。
T0:原発腫瘍を認めず
T1:最大径が7cm以下で腎に限局するもの
T1a:最大径が4cm以下で腎に限局するもの
T1b:最大径が4cmをこえるが7cm以下で腎に限局するもの
T2:最大径が7cmを越え,腎に限局するもの
T2a:最大径が7cmをこえるが10cm以下
T2b::最大径が10cmをこえるが腎にとどまる
T3:主静脈内に進展,または副腎に浸潤,または腎周囲脂肪組織に浸潤するが
T3a:副腎または腎周囲脂肪組織に浸潤するがGerota筋膜をこえない
T3b:腎静脈または横隔膜下までの下大静脈内に進展する
T3c:横隔膜を越える下大静脈内に進展する
T4:腫瘍はGerota筋膜を越えて浸潤する
N0:所属リンパ節転移なし
N1:1個の所属リンパ節転移
N2:2個以上の所属リンパ節転移
M0:遠隔転移なし
M1:遠隔転移あり
腎がん 腎細胞がんの治療
治療方法は手術により患側腎を摘出することが原則です。肺などに遠隔転移があるような場合でも手術の適応になります。放射線治療や抗がん剤治療(癌化学療法)は一般的に奏功率は低いとされています。
腎がん 腎細胞がんに対する手術療法
1)根治的腎摘出術
腎摘出方法は、腹腔鏡手術で行う方法と、開腹で行う方法があります。偶然発見された様な早期の腎癌は当科では2000年以来原則として、腹腔鏡下手術を施行してきています。(腎を腹腔鏡手術で摘出するのは、1990年に開始され、1991年から日本でも行われています。当科では、1997年に腎摘除術を開始し、腎癌に対しては2001年より施行しています。 腹腔鏡手術では困難と判断される大きな腎癌や血管や周囲の臓器に浸潤しているような腎癌では開腹での拡大手術を行っています。特に血管浸潤が高度なものは心血管外科と共同して、人工心肺を使用して摘出術を行うこともあります。
2006年(平成18年)からは、腹腔鏡手術を積極的に行っております。腎摘除術は腹腔鏡手術を標準術式として行ってきました。2023年4月よりロボット支援腎摘除術が保険適応となりました。これに伴い当院では、大きな腎癌や血管や周囲の臓器に浸潤しているような腎癌以外は、ロボット支援腎摘除術を第一選択として実施しています。
2)腎部分切除術、腫瘍核出術
腎機能が悪い場合、あるいは合併症のある場合などではなるべく正常腎を温存する手術を行います。これが腎部分切除術や腫瘍核出術です。また、腫瘍の大きさが小さく、単発で末梢側にある場合もこの方法が適応となる場合があります。当科では2009年以降は 腫瘍の直径が4cm以下のT1aの腎癌では腹腔鏡下腎部分切除術を行ってきました。さらに2014年(平成26年)4月から、公的医療保険外でロボット支援腹腔鏡下腎部分切除術を開始しました。そして2016年(平成28年)4月からは保険医療として施行可能となりました。ロボット支援手術の利点が大きく寄与する手術方法で腎機能を保持しつつ、がんを治療できる素晴らしい手術方法です。
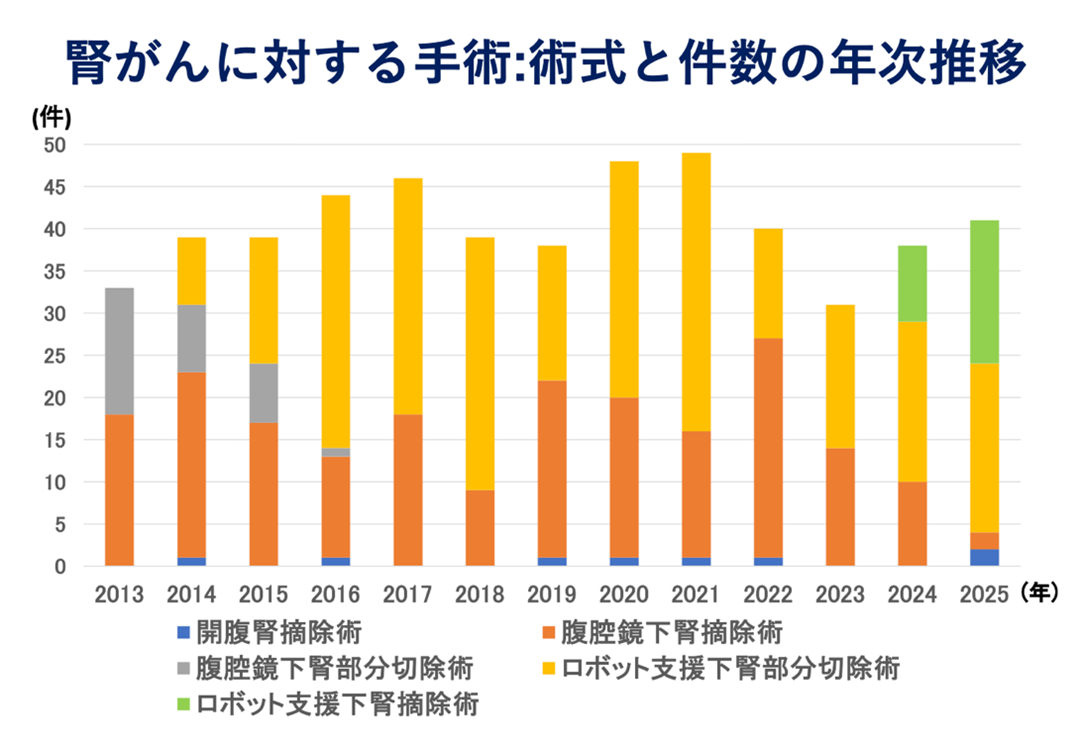
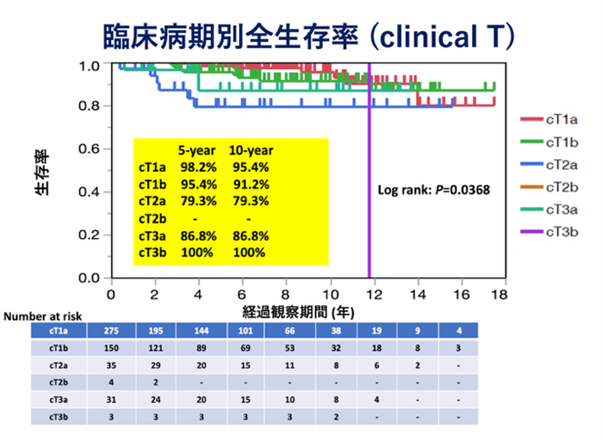
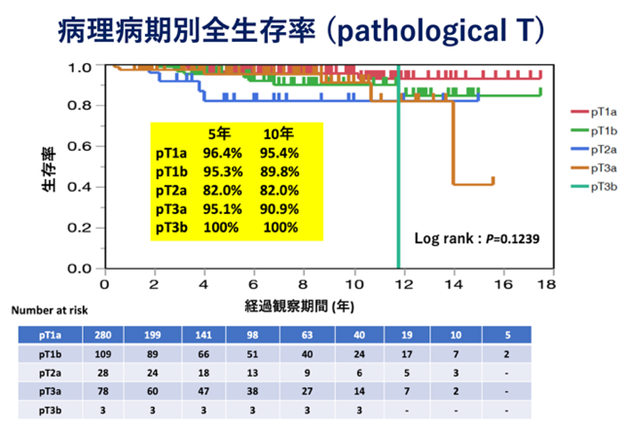
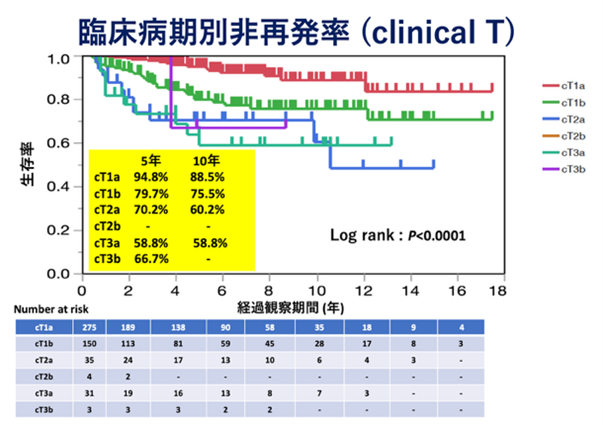
【岐阜県総合医療センター泌尿器科における腎がんに対する腎摘除術の治療成績】
(2006年12月から2022年6月までに手術を行った498例を対象)
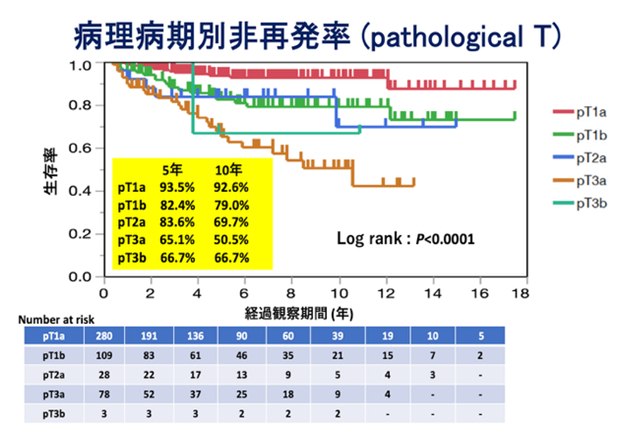
多発の遠隔転移、切除不可能と考えられるような腫瘍では以下にあげる他の治療を行います。また、合併症があり手術施行が困難と考えられるとき、お体の状況で手術が不可能な場合には、以下のような治療を行うこともあります。
3)動脈塞栓術
血尿などの症状が強い場合に行います。レントゲン透視下に大腿部の動脈よりカテーテルを使って金属コイルやゼルフォームというものを腫瘍血管につめて腫瘍を阻血、壊死させる方法です。一時的に熱がでますが、数日で落ち着きます。
4)放射線療法
腎原発に対して施行されることはほとんどありません。摘出困難な転移巣による症状、たとえば疼痛などが強い場合に、症状緩和を目的に行う事が多いです。根治的な治療ではありません。
5)サイトカイン療法
腎癌の肺転移は自然退縮したり、腎臓(原発)を摘出した後に消失する例が報告されており、なんらかの免疫機構と関係していると考えられています。
免疫療法としてはインターフェロン(IFN)α投与が以前より行われていました。1999年から,インターロイキン2(IL-2)が保健医療として使用できるようになり、主として進行腎癌に対して試行してきました。その効果は20〜40%くらいでそれほど高いものではありませんが、一部の患者さんでは、腫瘍の縮小、縮小期間の延長継続も確認されています。しかし、次に解説する分子標的薬治療、免疫チェックポイント阻害剤治療が承認され使用できるようになった現在ではほとんど実施されなくなりました。
腎がん・腎細胞がんに対する薬物療法の進歩と現状
分子標的治療と免疫チェックポイント阻害剤・IO療法(immuno onoclogy 療法)
2008年(平成20年)に新規に分子標的薬(TKI、mTOR阻害剤)が新たに治療薬として導入されました。転移のある症例に対する有効な治療薬です。現時点までに5種類の分子標的治療薬が日本で使用可能となりました。各薬剤には、多彩な副作用が可能性としてあります。
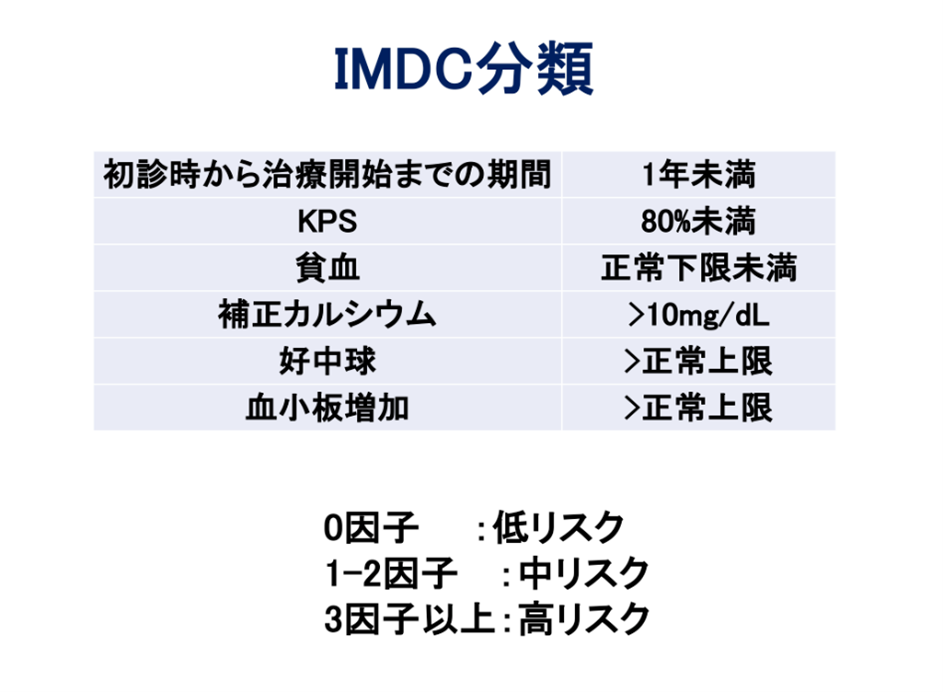
2018年のノーベル医学生理学賞の対象となった研究結果が実地医療に結実した治療薬として投与できる環境が整っています。腫瘍細胞が関与して、患者さんの免疫担当細胞の機能を低下させることが知られています。この腫瘍細胞の作用を解除し、患者さん自身が持っている免疫担当細胞の働きを回復させ抗腫瘍効果をもたらす治療方法です。有効な治療ですが実に多彩な有害事象が知られております。当科には日本治療認定機構 がん治療認定医を取得している医師が3名在籍しています。薬剤の特性を考慮して治療を行っています。現在、腎がんの治療薬として承認されている薬剤は増えてきています。ただ、すべての薬剤が投与可能というわけではありません。身体状況、腫瘍の状況(IMDC分類)などに配慮して治療を検討計画します。

精巣がん(Testicular tumor)の治療
精巣がんは精巣に発生する悪性腫瘍です。胚細胞腫とも言います。本邦での発生率は10万人あたり1-2人と稀です。15-39歳が好発年齢で、思春期・若年成人であるAYA(Adolescent and Young Adult)世代に発生します。好発転移部位は後腹膜リンパ節、肺、骨、脳です。精巣腫瘍の組織型にはセミノーマと非セミノーマがあります。多くの場合、これらが混在した混合型です。65歳以上の高齢者に発生する精巣腫瘍の多くは悪性リンパ腫です。
早期の精巣腫瘍には症状は無く、陰嚢が大きくなってきたことに気づいて泌尿器科を受診される方がほとんどです。腫瘍マーカーにはAFP、HCGがあります。 精巣腫瘍に対する手術療法は高位精巣摘除術です。2025年に当院で実施した高位精巣摘除術は5件でした。後腹膜などのリンパ節に転移を有する場合は、全身化学療法を行います。
予後分類としてInternational germ cell consensus classification(IGCCC)があります。精巣腫瘍の組織型、腫瘍マーカーの値、転移部位によってGood prognosis、Intermediate prognosis、Poor prognosis の3つに分類します。遠隔転移を有する精巣がんに対しては、全身化学療法を行います。化学療法としては、BEP療法、VIP療法、TIP療法などがあります。化学療法を行い、腫瘍マーカーが陰性化しても後腹膜リンパ節に腫瘍が残存していた場合、後腹膜リンパ節郭清の実施を考えます。
精巣腫瘍は若年者に発生するため、長期入院による就学、就労、休職などの社会的な影響が出ます。妊孕性の問題もあるため、国として生殖機能温存にかかる治療費等の助成制度があります。




泌尿器科で取り扱う副腎疾患、副腎腫瘍
泌尿器科が治療に携わる臓器として副腎があります。あまり聞き慣れない臓器ですが、腎の頭側に存在します。副腎はほぼみぞおちの高さで背中側にある、通常は2〜3cmの小さな臓器で、右は肝臓の後ろ内側に、左は胃の後ろ内側にあります。両側とも後腹膜腔(こうふくまくくう)にあり、腎臓に接して上方に存在することからこの名前がありますが、その働きは腎とは全く違います。
その働きの主なものは内分泌臓器として、体の種々の指令のもと、さまざまな物質“ホルモン”を分泌し、体の恒常性(こうじょうせい:ある一定のバランスを保つこと)や血糖、血圧の調節を行っています。
副腎の中の細胞の一部が勝手に増殖し腫瘍を形成した状態を副腎腫瘍と言います。
副腎の中には役割の異なった多くの細胞がありますので、増殖した細胞の性質によって症状が異なってきます。このような腫瘍をホルモン産生腫瘍といいます。副腎の中で、皮質というところの細胞が増殖した場合に副腎皮質ホルモンが過剰に体内を循環して引き起こす「クッシング症候群」と呼ばれるものや、同じ副腎の皮質の細胞でも「アルドステロン」という血圧を調節(上昇)する物質が過剰に産生される「原発性アルドステロン症」と呼ばれるものもあります。また副腎髄質という場所の腫瘍では「褐色細胞腫(かっしょくさいぼうしゅ)」と言われ、アルドステロンとは違う「アドレナリン」という物質が多くなり高血圧を引き起こしたり、動悸、頭痛の原因であったりすることがあります。
また腫瘍がありながらどの物質、ホルモンも過剰産生はされておらず 特有の症状をおこさないホルモン非活性(無機能性)腫瘍といわれるものもあります。最近、人間ドックや他の疾患の検査中にたまたま見つかることが増えていますが、この場合は多くが症状のないホルモン非活性腫瘍です。
副腎の画像検査(CT検査など)が行われます。その時に副腎に腫瘍が見つかりますと、その腫瘍によって症状をおこしている可能性が高くなります。ただ、確定診断にはさらに詳しい検査を必要とすることもあります。当センターでは、総合内科・循環器科・放射線科などと共同して診断に当たり、確かな診断を心がけています。
左右の腎臓の頭側に寄り添うように生存している副腎

副腎腫瘍の治療 手術療法
ホルモン活性腫瘍のときは、高血圧、糖尿病などは、お薬で対応できるものもありますが、経過とともに血圧がさらに高くなり、必要なお薬が増えていきます。
高血圧が進むと、網膜症、腎症、動脈硬化を引き起こし、副腎自体を治療しても血圧が正常化しない場合など、臓器障害が残存することがあります。
診断が確定した時点で、腫瘍を含めた患側(腫瘍の存在する側)の副腎全摘除術をおすすめしています。副腎を手術したあとでの血圧の変化、血糖値の改善は、手術を施行した時点での臓器への影響の程度によります。すぐ改善する方もいますが、時間のかかる方もいます。
ホルモン非活性腫瘍のときは、その大きさから判断します。3cm以下のときは、定期的な画像診断を継続することをおすすめしています。4cmを越えるときは、副腎悪性腫瘍の可能性が高くなり、手術をおすすめしています。
手術方法には、皮膚を大きく切開して副腎を摘出する開腹による方法と腹腔鏡やロボットを用いた方法とがあります。腹腔鏡・ロボット手術は、保険診療でも認められた手術方法です。2025年から当院では、原則としてロボットを使用して副腎摘除術を行っています。
副腎がん、悪性褐色細胞腫の患者さんでは 抗腫瘍効果のある薬物療法も行っています。ただ、副腎がん、悪性褐色細胞腫は 日本でも1年間の発生患者数が大変少ない希少がんです。新しい治療法の開発や新しい薬剤の開発導入は少ないことが現状です。現在日本で未承認の治療薬剤でも可能性のある場合は倫理委員会で検討を経て、治療を行える場合もあります。
後腹膜腫瘍に対する治療・手術
後腹膜腔には、副腎・腎・尿管・膀胱・前立腺・大動脈・下大動脈・膵臓が存在しています。副腎・腎・尿管・膀胱・前立腺に関連した腫瘍、膵臓に関連した腫瘍、女性であれば子宮・卵巣に関連した腫瘍以外で後腹膜腔に発生した腫瘍は後腹膜腫瘍といいます。後腹膜腔でも骨盤に限定している場合は、骨盤腔と称する場合もあります。
後腹膜腫瘍は、副腎・腎・尿管・膀胱・前立腺・膵臓・子宮・卵巣以外の組織、例えばリンパ節などが大きくなってくる腫瘍です。発生症例数は少ない腫瘍ですが、自覚症状はないことが多く、腫大している臓器が特定できない状態であり、診断が困難な場合があります。治療すべき診断名をあきらかにするためには組織診断が必要となります。疾患を明らかにするために手術(開放生検)が必要となる場合があります。つまりこのようなときにはできるだけ低侵襲の手術を行い、疾患を明らかにし、手術施行後に追加の治療が必要であるのか、必要ないのかを診断することが必要となります。
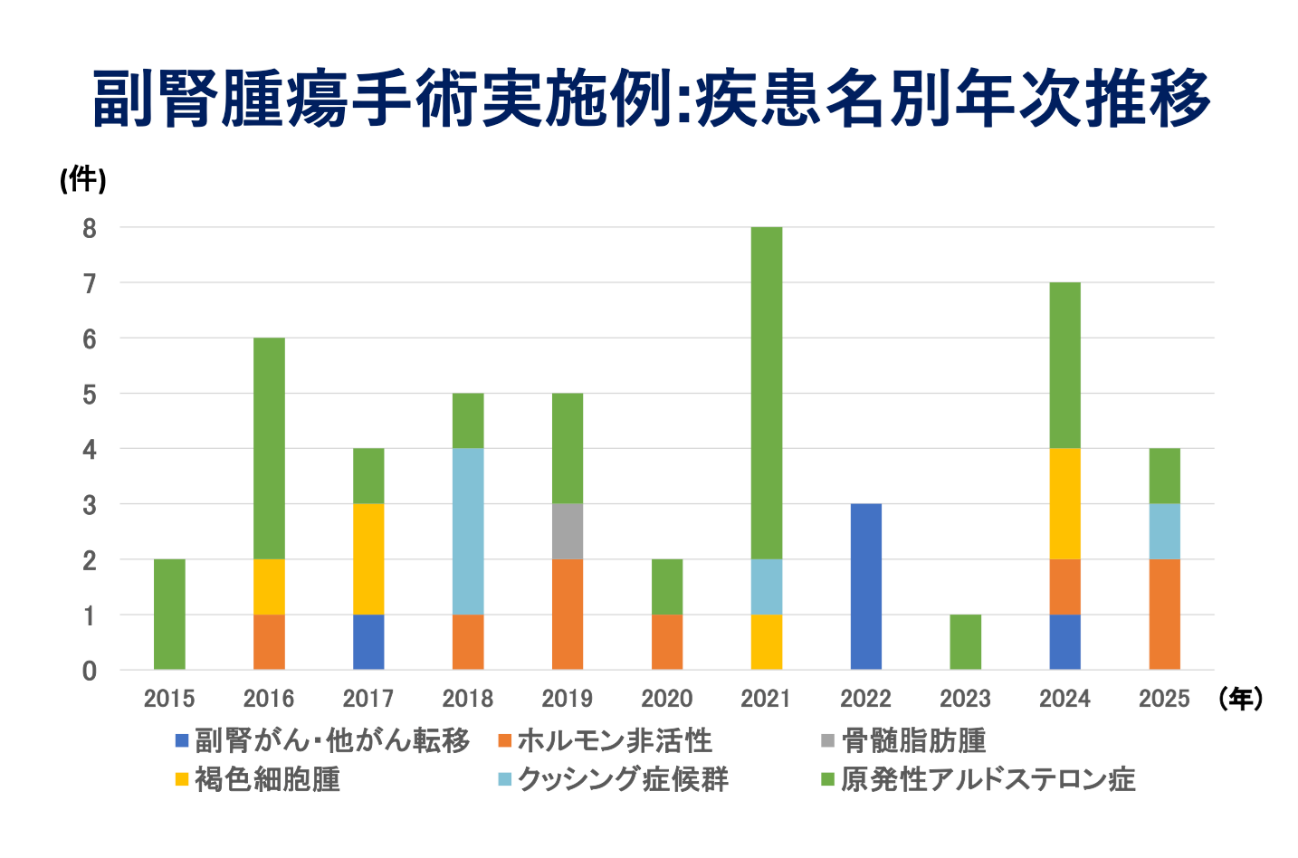
2006年から2021年に岐阜県総合医療センターで手術を行った後腹膜腫瘍・骨盤腫瘍は24例あります。全ての症例で組織学的に診断が確定できました。
良性疾患は、神経鞘腫という良性末梢神経原性腫瘍が5例、良性リンパ球増多症1例、良性リンパ嚢腫1例でした。残りの17例は悪性腫瘍でした。腎肉腫の転移再発2例、脂肪肉腫1例、悪性リンパ腫5例、悪性腫瘍のリンパ節転移9例でした。悪性リンパ腫の5例は、皆さん後腹膜原発の悪性リンパ腫であり、後腹膜以外のリンパ節には腫大を認めていない症例でした。この5人の方は当科で行った手術で診断が確定でき、悪性リンパ腫の治療(薬物療法)を専門の診療科で行うことができました。悪性腫瘍のリンパ節転移のうち、精巣がん、陰茎がんの患者さんは後腹膜腫瘍の手術で根治に持ち込むことができました。
排尿障害・前立腺肥大症、下部尿路症状 そして 過活動膀胱の治療
男性の排尿障害は、前立腺肥大症というのが通り相場でした。現在では、排尿に関するさまざまな機構、仕組みが判明してきています。前立腺の大きさと排尿障害の程度は必ずしも対応しないこともわかってきています。
また、排尿障害は、男性だけでなく、女性にも多く方が悩んでいることがわかってきています。排尿という日々にまつわる状況で実に多くの方が悩んでみえます。
排尿障害には、畜尿障害と尿の排出障害があります。両方の症状のある患者さんや、どちらか一方の症状だけの患者さんなど様々な”排尿障害”があります。
勇気を奮って一度専門医を受診してみてください。
尿検査、エコー検査、時には膀胱内視鏡検査も必要です。排尿の状態を客観的に評価するために、尿流測定、膀胱内圧測定、括約筋筋電図など行い、一番適切な治療を選択して行きます。 治療の中心は、薬物療法 となります。α1ブロッカー、抗コリン剤、β3刺激剤などを用いた治療を行っています。ご自身の症状を一度記録して、受診してください。
薬物療法で効果がなく、前立腺が大きく、膀胱からの排出障害が確認できた方が、前立腺肥大症の手術の対象となります。10数年前と比べると手術が必要な前立腺肥大症の方はとても少なくなりました。
前立腺は大きくなく、膀胱の排出障害がなくても、排尿に関する症状が強い方は多くみえます。排尿障害に対する薬物療法の進歩で、手術を必要とされる方は減少しているようです。 しかしながら、手術療法以外では排尿障害を改善することができない方もいらっしゃいます。
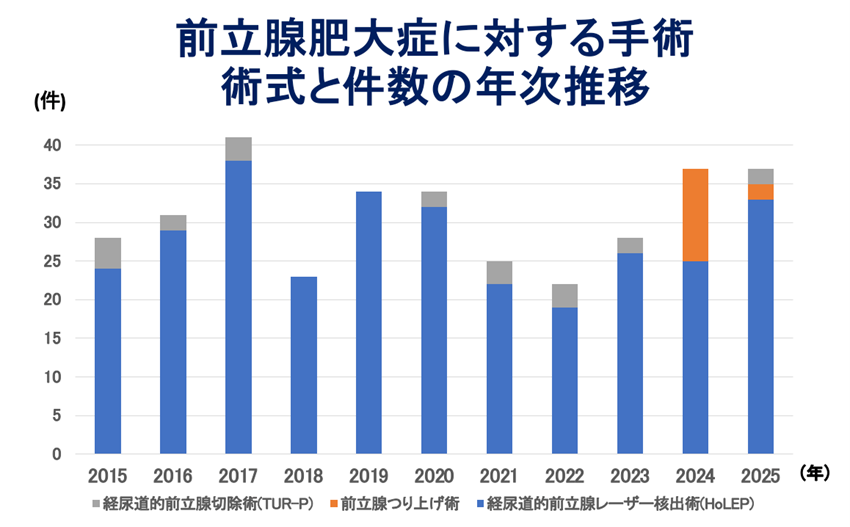
2009年(平成21年)からは、経尿道的前立腺切除術 TUR-Pに加えて、経尿道的前立腺レーザー核出術 HoLEPを導入しました。手術後の排尿状態の早期改善と、従来ならば開腹を必要としていたような大きな前立腺肥大症に対する治療も可能となったことが大きな特徴です。以前は大きな前立腺肥大症に対しては、前立腺被膜下切除術を開腹で施行していました。
現在はほとんどすべての前立腺肥大症に対して経尿道的前立腺レーザー核出術 HoLEPで対応できるようになっています。心機能や全身状態が低下していて、麻酔もしくは手術施行が不可能な患者さんに対しては、Uro Liftを使用して前立腺つり上げ術を行っています。
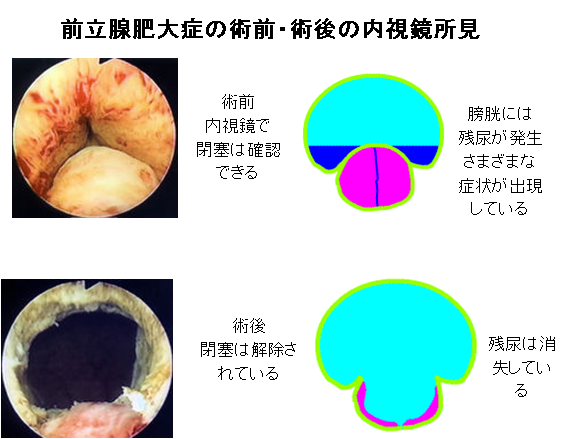
前立腺肥大症による排尿障害のときに使用される自覚症状のスコアを載せております。
0~8が軽症、9~19が中等症、20以上が重症と一般には考えられています。10以上であれば、泌尿器科専門医への受診をおすすめします。
これとは別に、最近、過活動膀胱(OAB)が注目されています。尿失禁の有無は問わず、尿意切迫などの自覚症状だけで診断される新たな症候群です。先のLUTSや前立腺肥大症と類縁の疾患であり、一部重なります。
過活動膀胱症状スコア(OABSS)も掲載しておきますので、参考にして下さい。
国際前立腺症状スコア
| まったくなし | 5回に1回の割合 未満 |
2回に1回の割合 未満 |
2回に1回の割合 | 2回に1回の割合 以上 |
ほとんど常に | |
|---|---|---|---|---|---|---|
| 最近一ヶ月間、排尿後尿がまだ残っている感じがありましたか | 0 | 1 | 2 | 3 | 4 | 5 |
| 最近一ヶ月間、排尿後に時間以内にもう一度行かねばならないことがありましたか | 0 | 1 | 2 | 3 | 4 | 5 |
| 最近一ヶ月間、排尿途中に尿がとぎれることがありましたか | 0 | 1 | 2 | 3 | 4 | 5 |
| 最近一ヶ月間、排尿を我慢するのがつらいことがありましたか | 0 | 1 | 2 | 3 | 4 | 5 |
| 最近一ヶ月間、尿の勢いが弱いことがありましたか | 0 | 1 | 2 | 3 | 4 | 5 |
| 最近一ヶ月間、排尿開始時にいきむ必要がありましたか | 0 | 1 | 2 | 3 | 4 | 5 |
| 夜就寝中何回トイレに行きますか | 0 回 | 1 回 | 2 回 | 3 回 | 4 回 | 5 回 |
| 最近一ヶ月間、床についてから朝起きるまで普通何回排尿に起きましたか | 0 | 1 | 2 | 3 | 4 | 5 |
過活動膀胱症状スコア(OABSS)
1. 朝起きたときから寝るまでの間何回排尿しましたか?
| 0 | 7回以下 |
|---|---|
| 1 | 8〜14回 |
| 2 | 15回以上 |
2. 夜寝てから朝起きるまで何回くらい尿をするために起きましたか?
| 0 | 0回 |
|---|---|
| 1 | 1回 |
| 2 | 2回 |
| 3 | 3回以上 |
3. 急に尿がしたくなって我慢が難しいことがありましたか?
| 0 | なし |
|---|---|
| 1 | 週に1回より少ない |
| 2 | 週に1回以上 |
| 3 | 1日に1回くらい |
| 3 | 1日2〜4回 |
| 4 | 1日5回以上 |
4. 急に尿がしたくなり、我慢ができずに尿を漏らしたことがありましたか?
| 0 | なし |
|---|---|
| 1 | 週に1回より少ない |
| 2 | 週に1回以上 |
| 3 | 1日に1回くらい |
| 3 | 1日2〜4回 |
| 4 | 1日5回以上 |
- 質問3の尿意切迫感スコアが2点以上、かつOABSS3点以上で過活動膀胱
OABSSスコア合計
| 5点以下 | 軽症 |
|---|---|
| 6〜11点 | 中等症 |
| 12点以上 | 重症 |









